新潟市医師会報より

「胃ろうは良くない」の本当の意味
社会医療法人桑名恵風会 桑名病院外科 榊原 年宏
はじめに
胃ろうについては、いろいろな啓蒙活動が展開され、我々医療者はいろいろと経験を積んできた結果、安全な造設手技、正しい管理方法が全国的に普及していると言われている。現代の医療に定着した胃ろうを介した栄養療法ではあるが、適応については今だ問題が多く、著しい普及と裏腹に濫用との批判を受けるようになった。「胃ろうは良くない」というメッセージの意味が誤って認識され、臨床現場で様々な弊害が起こっている。そこで本稿においては胃ろうのどこが良くないのか、正しく適応するためにはどうしたらいいか、文献的考察に私見を交えて述べてみたい。
胃ろうは単なる道具である
胃ろうは人工的水分栄養補給法に使用する道具の一つである。安全に造設でき、使い勝手が良いのかどうかが問題である。図1は当院で行っているPEG手技であり、長年かけて改良を加えて出来上がったほぼ完成形の手技である1)。まずは口腔清拭の導入など感染対策により創感染は激減した。胃壁固定具の使用により腹膜炎の発症が予防され、断然安全性が増すことになった。X線透視下で、ガストログラフィン胃内投与法を併用することで結腸誤穿刺を防ぐ2)、カテーテル交換も透視下で行って胃内挿入を確認する、そして初回交換は内視鏡交換にして瘻孔損傷を防ぐといった具合で、いろいろな工夫をして安全性を高めてきた。その結果この手技による重大な合併症は発生しておらず、胃ろうはほぼ安全に造設できる道具と言える。では使い勝手はどうか。経鼻胃管と比較した胃ろうの有効性、利便性について図2に示すが3)、経腸栄養管理に携わる現場の医療提供者や患者側の高い評価はゆるぎないものであり4)(図3)、胃ろうが経腸栄養の道具として優れていることは明白である。
胃ろうの適応に対する社会的、倫理的議論
PEGは技術的に困難な手技ではなく、容易に施行することができる。したがって適応を誤れば濫用、すなわち無思慮で安易な造設が横行する恐れがある。胃ろうの適応は、大きく二つに分けて考える必要がある。一つは脳血管障害のように急性に発症する嚥下障害であって、栄養状態の改善が治療の一環としてより重要であり、また再び経口摂取可能となる可能性もある場合である。議論の余地はない。一方高齢者や認知症、特に超高齢者、終末期認知症、遷延性意識障害の患者では、栄養管理を適正に行ったとしても日常生活行動や生活の質の改善効果が期待できず、単なる延命治療となる可能性がある。よって社会的・倫理的側面への配慮が必要となる。2012年に日本老年医学会が発表した高齢者ケアの意思決定プロセスに関するガイドラインによれば、人工的水分・栄養補給の導入については、医療・介護・福祉の従事者は、患者本人および家族や代理人とのコミュニケーション(適切な意思決定プロセス)を通して、皆が納得できる選択をするとしている。「倫理的妥当性」の確保を目指したガイドラインである5)。適切な意思決定プロセスに参考となる事項として今後ますます重要となってくるのが、本人の意思であり、リビングウィル、そして最近では信頼できる人を決めて、日頃から自分が希望する医療やケアについて、よく話をしておくというアドバンス・ケア・プランニング(ACP)であり、普及が待たれるところである。現実的には本人の意思は不明なことが多く、家族や代理人が決定せざるを得ないが、少しでも長く寄り添っていたい、生きていてほしいという積極的な気持ちがあれば容認される。何もしない、看取りという選択は精神的負担が大きいといった消極的な気持ちであっても最低限確認しておきたいものである(図4)。
胃ろう患者の予後
胃ろう栄養を導入するにあたり、予後は重要な情報である。欧米では胃ろうをしても長期予後は期待できないので良くないとする報告が多く、認知症終末期の患者に対する胃ろう、PEGは否定されている6)。日本ではどうか、PDNにより全国調査が行われた。全国50施設、950名のPEG患者による大規模調査の結果、患者の半数が2年以上長期生存するという成績が示された(図5)。欧米のデータと50%生存日数で比較してみると、日本が753日、欧米ではその10分の1程度となっている7)。長く生きることがいいかどうかは別にして、胃ろう造設後は半数の人が2年以上生きるということを認識して、介護していく心構えが必要となる。
胃ろうのジレンマ
伊藤の考案した「胃ろうのジレンマ」という概念図(図6)は、胃ろう患者の生活史を理解する上で適している。胃ろうをした場合、QOLが保たれている期間Aが、しない場合のBに比べれば長くなるが、QOLが低下して介護度が上がる期間Dが、しない場合の期間Cより長くなるということを示している8)。このDの期間が問題で、家族の介護量は増えて、いろいろな意味で胃ろう栄養をしたことを後悔するような声も聞かれるようになる。胃ろう患者の生活史には、メリット、デメリットがあることを正しく理解しておくことが必要である。
「胃ろうは良くない」というメッセージ
「食べられなくなったから、即、胃ろう」とか、「施設に入るためには胃ろうが必要」と、短絡的に考えることが良くないのである。食べられなくなったら、まず人工栄養を導入するのかどうかを医学的のみならず、社会的、倫理的に良く議論することが重要で、導入することになればPEGを考慮するのである。何でもかんでも人工的な医療介入を進めていくことは人権蹂躙だと非難する専門家もいる。倫理的な考察を行い、目的を想定し、そして生活史上のメリット、デメリットをよく理解して胃ろう栄養を行うことが重要である。
胃ろう造設件数の減少傾向
2012年をピークに徐々にPEGの造設キットの販売件数、すなわちPEGの件数が減少し、代わりに経鼻胃管やCVポート、PICCのキット販売件数が増加するという現状に陥っている3)。経鼻胃管でしのげる短期の嚥下障害患者が増えたり、腸が使えない人が増えるとは考えにくい。これはどうも本来胃ろうの恩恵にあずかるべき患者に経鼻胃管やCVポート、PICCが留置されている可能性が考えられる。その理由として、
①胃ろうバッシング
胃ろうのジレンマのところで述べたが、メディアの多くは、胃ろう患者のQOLの低下した期間に注目して、「無駄な長生き」「医療費の無駄使い」というような趣旨と思われる報道をした。ある政治家のエイリアン発言もあった。それらによって胃ろう患者のデメリットと思われるところが強調された形となって、胃ろうは良くないという誤解、風評被害、いわゆる胃ろうバッシングが起こってしまった9)。「胃ろうは良くない」の本当の意味がおかしなことになったのである。
②診療報酬改定
2014年4月の診療報酬の改定で、PEGの造設手技料は減少、嚥下機能評価の必須化、経口摂取復帰率の高率な設定、療養病棟入院基本料の改定もあって、PEG造設、管理が面倒なことになった3)10)。それならばこのまま経鼻胃管でいくかという話があってもおかしくない。また在宅においても経腸栄養管理よりも経静脈栄養管理した方が診療報酬が高い。もし経営面を考慮するならば、経静脈栄養でいくかとなり、PEGが減っている原因の一つになっている可能性がある9)。
③医療現場の意識の問題
食べられなくなった患者やその家族が、「胃ろうは良くないので経鼻胃管や点滴でお願いします」と要望するケースが増えているという。しかしここで医療者側が、栄養療法の基本やPEGの利点や欠点を他の方法と比較して説明する代わりに、「患者、家族の希望」なのだから仕方がないと、経鼻胃管や経静脈栄養へ舵を切っていないか。栄養に無関心な医師や看護師、介護関係者自身が誤解をしていないか、患者や家族の誤解に対してきちんと説明責任を果たしているかということである。バッシングがあろうが、診療報酬が下がろうが、必要なことを必要な人に行う、誤解があれば、誤解を解くように説明するといった当たり前のことがなされているかどうかである。たとえば胃癌手術の点数が下げられたから、手術適応があるのに化学療法をするでしょうか11)。手遅れでもない、手術適応の患者さんが手術拒否をしたら、わかりましたと説得もしないで受け入れますかということである。そんなことはないはずである。胃ろうも同じことではないでしょうか。
胃ろうを正しく適応するために
臨床栄養学は、医学部をはじめとする医系大学で最も普及が遅れていた。その様な状況を背景に2000年頃から全国各地で栄養学の発展と普及を目的とした組織が立ち上がり、セミナーや研修会が開催されるようになった。そしてNSTが全国的に普及し、レベルの高い臨床栄養がなされるようになった。しかし今だ栄養に興味のない医師や看護師が多く、知識格差は残ったままである。胃ろうについては2010年頃から倫理的問題がマスコミで取り上げられ、患者や家族のみならず医療者まで動揺し、臨床栄養学の基本である「腸が使えるなら腸を使う」大原則が揺れている。研究会、セミナーなど啓蒙活動を通じて、正しい胃ろうの知識、管理方法、栄養療法の重要性を再認識し、その上で患者、家族に辛抱強く栄養法の原則を伝える必要がある10)。
まとめ
無思慮で安易な胃ろう造設をしないこと、そして本来胃ろうの恩恵にあずかるべき患者に経鼻胃管やCVポート、PICCが留置されることがないように、「胃ろうは良くない」の本当の意味をよく理解する必要がある。
医療従事者は臨床栄養学を再履修し、さらに患者や家族に辛抱強く栄養法の原則を伝える必要がある。
引用文献
1.榊原年宏:PEGの現状と課題.新潟市医師会報,524:1-9,2014.
2.榊原年宏、大橋優智、鈴木健太:経皮内視鏡的胃瘻造設術において胃と横行結腸の重なりを解除するための胃内視鏡手技の工夫.在宅医療と内視鏡治療,22:42-45,2018.
3.鈴木 裕、丸山道生、大津陽子:時代に逆行する栄養療法の現在 今こそ原点に立ち返り、真に求められる栄養療法を実践しよう.PDN通信,58:4-6,2017.
4.鈴木 裕:Percutaneous Endoscopic Gastrostomyを用いた在宅経腸栄養法.在宅医療,2:81-90,1995.
5.社団法人日本老年医学会.高齢者ケアの意思決定プロセスに関するガイドライン─人工的水分・栄養補給の導入を中心として─.2014.
6.A.S.P.E.N. Ethics Position Paper Task Force: A.S.P.E.N. Ethics Position Paper. Nutrition in Clinical Practice Volume X: 1-8, 2010.
7.Yutaka Suzuki, Mitsuyoshi Urashima, Masaki Izumi, et al : The Effects of Percutaneous Endoscopic Gastrostomy on Quality of Life in Patients With Dementia. Gastroenterology Research, 5: 10-20, 2012.
8.伊藤明彦監修:「PEG適応判断プロセスチェックシート」.第1版,2012.
9.西口幸雄:胃瘻バッシングの結果、起きたこと.日本静脈経腸栄養学会雑誌,31:1225-1228, 2016.
10.鈴木 裕、大平寛典、吉田 昌、北島政樹:胃瘻を使いこなせる社会づくりに向けて.日本静脈経腸栄養学会雑誌,31:1239-1242,2016.
11.高橋美香子:高齢化、2018年診療報酬を踏まえて.PDN通信,64:1,2018.

図1 より安全なPEGを目指した手技の工夫
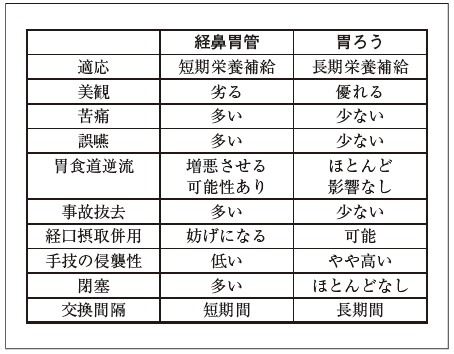
図2 経鼻胃管と胃ろうの違い

図3 PEGに変更して何がよかったか? ─PEG前、経鼻胃管施行24例を対象─

図4 医療・介護における適切な意思決定プロセス
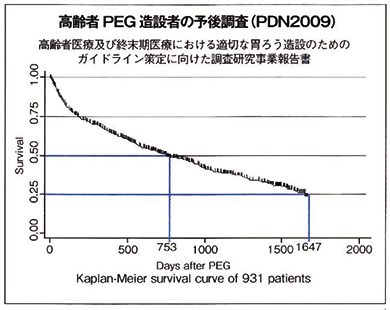
図5 高齢者PEG造設者の予後調査(PDN2009)
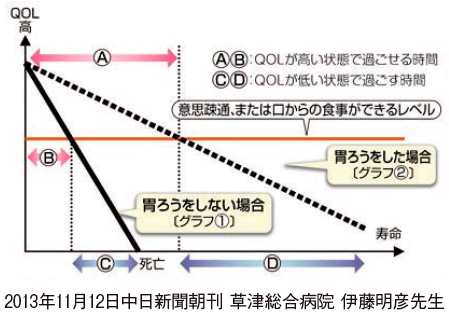
図6 胃ろうのジレンマの概念図
(平成31年3月号)