新潟市医師会報より

小児在宅医療から地域医療を考える
新潟県立吉田病院 子どもの心診療科
燕市医師会 顧問 柳原俊雄
1.はじめに
超少子高齢化・多死・人口減少社会の進行が加速すると予想されるわが国の人口動態から、これから到来する急激な社会の変化に、医療がいかに対応していくかという問題が提起されている。一方、広大な面積をもち、人口も医療資源も新潟市を主とする大都市に集中し、医師偏在指標1)が全国46位の新潟県において地域医療を語るとき、病院の立場からすれば医療資源を集約化しアクセスで対応するということになるであろう。とにかく病院機能を維持するためには病院を集約化し、地域の小病院を統廃合する方向性が現実的と思われる。
今回本稿において私は、新潟県の中でも医師偏在指標が最下位で、全国335二次医療圏中305位という県央医療圏の公的病院勤務医師という立場で、小児在宅医療から地域医療を考えてみた。さらに、令和元年9月27日付の新潟日報には厚生労働省が全国の公的病院のうち、診療実績が乏しく再編・統合の議論が必要と判断した病院名を公表している。当然のことながら現在私の勤務する病院もその中に含まれている。国としては、高齢化社会により膨張する医療費を抑制するのが主たる目的であろう。このような突然の公表には、ふたつの大きな問題があると私は思う。一つは社会的共通資本としての医療に対して、医療費の抑制という観点からの視点が先行していることと、これから予想される医療そのものの変化、とりわけ地域医療のあり方の変化という視点での議論が不足しているということである。
本稿の結論としては、ある地域においては、医療の集約化は、その先の脱集約化と同時進行で行われなくてはならないということである。
2.わが国の人口動態から
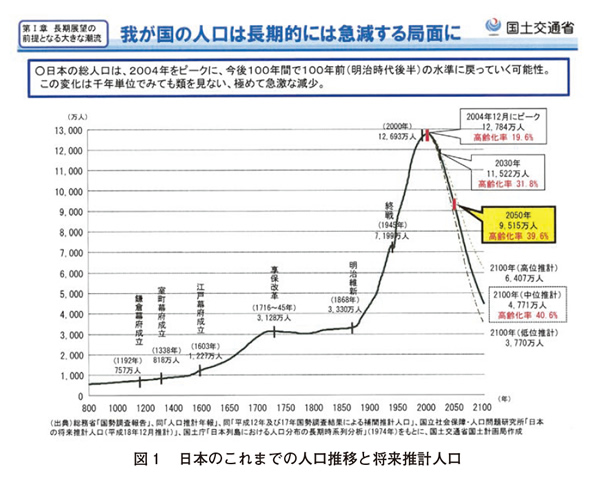
国土交通省国土計画局が作成し公表された、わが国のこれまでの人口動態と今後予測される人口変化のグラフ(図1)2)をみると、日本の総人口は、2004年をピークに、今後100年間で100年前(明治時代後半)の水準に戻って行く可能性があり、この変化はかつて類をみない極めて急激な減少であると記載されている。誰も経験したことのない時代変化であり、おそらくは社会そのものが大きく変わらざるを得ないのではないだろうかと思わせる衝撃的なグラフである。しかし、それが好ましくない社会とは限らないと思う。国家としては先ずこの先確実に到来する多死社会にいかに対応するか、さらに人口減少に対してどのような政策で国民の生活を安定させていくか、ということが最も重要な課題であろう。『FACTFULNESS』(ハンス・ロスリング他、著)3)によると、多くの人は「無意識のうちにドラマチックすぎる世界の見方をしてしまう」ということである。事実に基づく世界の見方をすることが求められる。
3.社会的共通資本としての医療について
社会的共通資本とは、「豊かな経済生活を営み、優れた文化を展開し、人間的に魅力ある社会を安定的に維持することを可能にする社会的装置」ということである。自然環境、社会的インフラストラクチャー、制度資本の三つの大きな範疇にわけて考えることができ、制度資本としての教育、医療はその中でも重要なものといえる。国の経済政策の中で、国民一人一人が人間的尊厳を保ち、人間らしい生活を営むために、重要な役割を果たすものであり、決して市場的基準や、官僚的基準によって管理されてはならない4)。医療は、市民の健康を維持し、疾病、傷害からの自由を図るためのサービスを提供するものである。そうであるとするならば、それに関わる職業的専門家の数が多く、その経済的、社会的地位が高く、国民医療費が高いということは社会として好ましいということになるはずである。このような社会を維持するための制度を考えていくことが何よりも重要なことではないだろうか。
4.近年の小児医療の状況と新潟県立吉田病院小児慢性病棟の歴史について
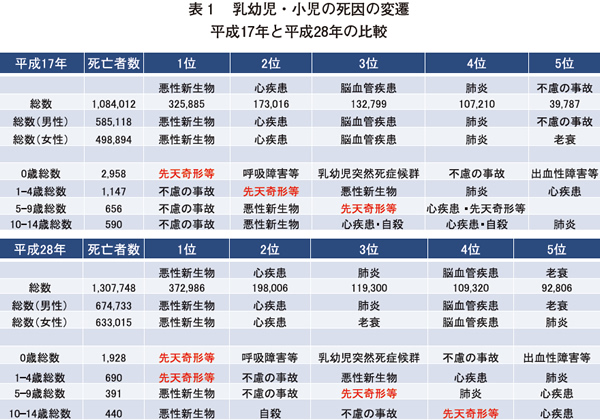
わが国においては、乳幼児死亡率は世界でもトップクラスの低さとなり、“子どもが死なない国”といわれる。事故や自殺が減るとさらに子どもの死亡は減少する。その一方、乳幼児・小児の死因の変遷をみると、最近10年では不慮の事故はどの年代でも減少し、1~4歳では先天奇形等が不慮の事故をぬき、5歳以上では悪性新生物がトップとなった(表1)。さらに、15歳以降の死因のトップは自殺である。ここから推測されるのは、周産期医療の著しい進歩により救命され、重度の障害を負った児が長期生存し、地域で生活をする時代となったということである。今後ますます慢性疾患や子どもの心診療(心身症・発達障害など)のニーズの増大が予測される。一方で、病院小児科の集約化とともに小児医療の二極化が進んできているという現実がある。
こうした近年の小児医療の変遷のなかで、小児慢性疾患と教育を合体させた施設として、われわれの病院ならびにそれと併設された県立吉田特別支援学校の歴史を振り返ることは、地域における今後の小児医療のあり方を考えるうえで重要である。これまでの当院小児科における慢性疾患診療の歴史を4期に分けて考察した。
(1)第1期(1976~1985年)長期施設入院の時代
昭和51年(1976年)に病弱養護学校と総合病院が一つの建物で繋がった新しい形の施設が造られた。当時は小児喘息の施設入院が全盛期であり、そのニーズも大で、多くの児童生徒が長期入院で治療管理されていた。さらに小児慢性腎疾患診療も黎明期であり、慢性腎疾患診断治療のメッカとして多くの患児が集まり入院治療が行われた。さらに県内では初めて小児の慢性透析治療が導入され、成人にも先駆けて小児腎移植が行われるようになった。
(2)第2期(1986~2002年)在宅医療への移行期
その後喘息は治療の進歩も著しく、長期入院は徐々に減少し、腎疾患においても長期入院は不要であり、むしろ避けられるべきとの見解が主流となってきた。一方、時代の流れのなかで次第に不登校、心身症、発達障害など子どもの心の問題に対応するニーズが大きくなってきた時代である。平成15年(2003年)に「子どもの心外来」を開設した。
(3)第3期(2003~2015年)病院小児科の集約化と医療の二極化進行
平成16年(2004年)より「子どもの心診療科」と称し、年間300例前後の新患外来患者に対応することになった。小児慢性病棟の入院児の多くは併設の特別支援学校を活用した心診療科の患者が占めるようになったが、近隣の児童生徒は通学生として受け入れてもらえるようになり入院治療は減少した。さらに10年ほど前から、近隣に生活する家族からの強い要望があり、併設支援学校で重症心身障害児の受け入れを始めたところ、急速に地域の重症心身障害児が集まることとなった。その一方で地域病院小児科は明らかに集約化の方向に向かい、ことに都市部以外では集約化に取り残された病院小児科は消え去る方向にある。小児慢性病棟は縮小の一途をたどり、最大150床から現在は15床となっている。
(4)第4期(2016年~)地域での新しい病院小児科の形(展望)
そこで学校と病院が一体化している特色ある施設に、在宅で生活する重症心身障害児や、慢性疾患を抱える子どもたち、心のケアや家族支援が必要な子どもたちのために、在宅支援機能を有し地域と連携し、少ない医療資源をつながりによって最大限活用し、地域ケアを推進する新しい形の病院小児科ができるのではないかと考えた。
本稿では充分に言及出来ないが、子どもの心の診療を通して感ずる課題に、児童虐待の増加と子どもの自殺の問題がある。医療資源の少ない中で、教育、福祉以外にも児童相談所や保健行政、司法との役割分担、情報の共有など、それぞれの地域でのきめ細かい多職種・多機関連携が、不可欠である。
5.地域における小児在宅医療の推進
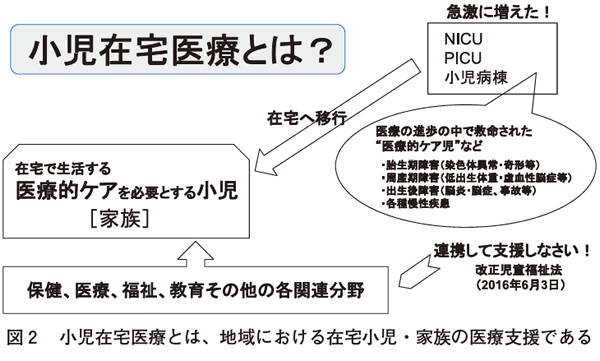
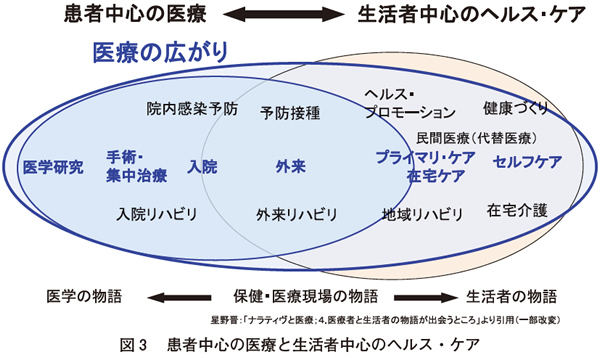
小児在宅医療とは、地域における在宅小児の医療支援である。NICU、PICU、小児病棟などから、医療の進歩のなかで救命された「医療的ケア児」には、胎生期障害(染色体異常・奇形等)、周産期障害(低出生体重・虚血性脳症等)出生後障害(脳炎・脳症、事故等)、各種慢性疾患などが含まれる。彼らは当たり前にそれぞれの家庭・地域で生活している。そうした子どもたちを、家族丸ごと、地域の保健、医療、福祉、教育など多職種連携で支援していくことが広義の在宅医療であると考えている(図2)。これまでは患者中心の医療と生活者中心のヘルスケアという見方で、医療と福祉・介護の間には壁があった。この壁に孔をあけるのが在宅医療ともいえる。別の言い方をすれば、患者中心の医療と生活者中心のヘルスケアを包括したものが広い意味での医療であり(図3)5)、それこそがこれから最も求められる「地域医療」の形であろう。
6.燕市における医療的ケア児支援活動について
われわれの地域においては、重症心身障害児を対象とした療育専門の事業所が少なく、知識や経験のある人材の確保が困難であった。これまでは母親同士が繋がりのなかで情報を収集し、母親自身がパイプ役となって個別に連携を図っていた。当時、県外の重症心身障害児医療専門施設での勤務経験のある理学療法士が当地域の訪問看護ステーションにおり、平成26年から小児の訪問リハビリを開始した。平成27年より当院併設の特別支援学校との連携が始まり病院小児科医との繋がりができた。同年、地域の医療的ケア児の親が中心となって、重症心身障がい児育児サークル「つうぃんくる」を立ち上げ、医療者もサポーターとして加わることとなった。「つうぃんくる」は活動の目的として、重症心身障害児の健やかな成長と発達を願い、会員相互の情報交換、親睦等の交流を図るとともに、医療、教育、福祉及び社会環境の充実を目指す、とした。
平成29年には「燕地区重症心身障害児・医療的ケア児在宅支援連絡会」を立ち上げた。メンバーとしては、地域の訪問看護ステーション職員、病院小児科医、特別支援学校校長、燕市障がい福祉部署職員の構成で、計5名でのスタートであった。以来、定例の連絡会を開催しながら、新潟県医師会の多大なる支援を得ながら、小児在宅医療講演会及び重症心身障害児・医療的ケア児在宅支援実践研修会等の開催を企画・実行してきた。
われわれの目指すところは、地域での乏しい医療資源環境のなかで、多職種連携から小児在宅医療をもっと前面に押し出すことで、地域住民一体化の街づくりを考えていこうというものである。
7.おわりに
近年の医療の進歩を高度医療ということで考えると、医療資源の乏しい地域においては病院医療の集約化は当然であり、おそらく新潟県においては当面その方向に進むことが予想される。しかし、今、医療そのもののパラダイムシフトが叫ばれているのも事実である。今現在、医師偏在指標の最も低い地域にあって、日常の地域医療を支えてきた病院が集約化の波に飲み込まれようとしているのが私の所属する県立吉田病院である。この地域においては病院の集約化は必要ではある。しかし一方でこれからの地域医療を考えると、ある広がりを持った地域においては、頻度の高い日常の医療、生活に密着した出向く医療、地域を支える医療を、多職種が連携して活動可能な体制を、「地域密着型医療機関」として整備する必要があると考える。形としては集約化した基幹的病院の地域サテライト施設でもよいのかもしれない。地域で「障害を抱えている人」と、「これから障害を抱える可能性のあるすべての人」が、生き生きと楽しく暮らせる街づくりを夢見ている。
本稿の一部については、第119回新潟市医師会在宅医療講座にて発表させていただいた。
文献
1)厚生労働省ホームページ.医師需給分科会「医療従事者の需給に関する検討会 医師需給分科会第4次中間取りまとめ」(2019年3月29日資料)〈https://www.mhlw.go.jp/content/10801000/000500443.pdf〉(2019年12月27日閲覧)
2)国土審議会政策部会長期展望委員会(国土交通省).「国土の長期展望」中間とりまとめ.〈https://www.mlit.go.jp/common/000135837.pdf〉(2019年2月14日閲覧)
3)ハンス・ロスリング、オーラ・ロスリング、アンナ・ロスリング・ロンランド著:FACTFULNESS(上杉周作、関美和 訳).日経BP社,2019.
4)宇沢弘文:社会的共通資本.岩波新書696.岩波書店.2000.
5)星野 晋:ナラティヴと医療(江口重幸、斎藤清二、野村直樹 編)「医療者と生活者の物語が出会うところ」.金剛出版,80,2006.
(令和2年2月号)