新潟市医師会報より

日常外来診察で遭遇する肝疾患と超音波エラストグラフィー(フィブロスキャン)による評価の有用性
日本歯科大学医科病院 内科 大越 章吾 廣野 玄
はじめに
ほぼ20年前まではウイルス肝炎による肝疾患は“国民病”とも称され、本邦における健康上の極めて重大な問題であった。しかし、最も頻度の高かったC型肝炎は、副作用の多いインターフェロン時代を経て、数か月の内服投与で100%近い患者に治癒をもたらすDAA(Direct Antiviral Agent)時代が訪れた。またB型肝炎についても、長期に渡り安全に投与できる抗HBV内服薬が使用できるようになったことにより、診療において進行したHBV、HCV肝疾患患者を診ることは極めて少なくなった。
このような状況の中で、日常診療において、アルコール性肝疾患や肥満による非アルコール性脂肪性肝疾患(Non-Alcoholic fatty liver disease: NAFLD)の重要性が増し、それらを適切に評価することが重要な時代になってきている。筆者の日本歯科大学医科病院では簡便に肝硬度(線維化レベル)と脂肪化レベルを測定できる超音波エラストグラフィー(Transient Elastography: TE、フィブロスキャン)を導入している。本稿では、筆者が当院に赴任してからの経験を基に、一般内科診療で遭遇する肝疾患(肝障害)とフィブロスキャンの有用性について概説する。
外来診療における肝疾患の実際
筆者が浜浦町(近隣は高齢者が多い地域である)の当院に来てから6年が経過した。近隣の医院からの紹介や、あるいは検診異常を指摘され当院を訪れるかたも多いが、かつてあれほど多かった新規のC型肝炎患者は、ざっと思い出してもこの間全部で10例程度であり、HCV時代を生きてきた自分にとっては隔世の感がある。DAAに関しても数多の改良を経て、現在の主力であるマヴィレットⓇは遺伝子型1、2に関わらずほぼ100%の治癒率となっている。僅か2〜3月の治療でHCVは駆除できる時代になったのである。
しかし、ここで強調しておかなければいけないのは、HCVの駆除=肝細胞癌(HCC)は発生しない、ということではないことである。実際、当院でもDAA後、HCVの完全排除が得られたのちHCCを発症した2例を経験している。ともに比較的高齢の男性で、肝硬変に近い状況まで進行していた例である。このように、特に肝線維化の高度な症例、DMやアルコール多飲者は、より注意して、HCV駆除後も画像(US、CT、MRI)や腫瘍マーカー(AFP、PIVKAⅡ)検査を定期的に施行していく必要がある。ヘリコバクターを除去しても胃癌の発生率は減るが、なくならないので検診を継続しなければいけないというのと同様の医学的見地である。
HCVと同様に活動性のHBV患者も診ることは少なくなった。2000年ころ筆者が新潟大学旧第三内科にいたころは丁度、ラミブジンなどの内服抗HBV薬(核酸アナログ:NA)が出始めたころであり、その変異株の出現と肝炎の増悪が大問題であったが、現在使用されているエンテカビル、テノフォビル(更にその誘導体のヴェムリディⓇ)は、変異株の出現が問題になることはほとんどなく、安全性も高い。1日1回の内服で、国の医療費助成も受けられるため、内服コンプライアンスも高い。この薬をいつまで内服したらいいのかという問題点は残っているが、薬の止め時(HBVの再燃リスクがある)の判断が難しく、内服を継続している症例が多いのが筆者の実情である。近年潜在的なHBV感染(過去の感染例)が、抗癌剤や免疫抑制剤を投与した時に再活性化して重症な肝炎を起こすことが問題となっている。特に血液系のがんや移植後の事例が多いため、特に総合病院でより大きな問題である。いずれにせよ化学療法などをする場合は、最低HBs抗原は調べておくべきである。
自己免疫性肝疾患には原発性胆汁性胆管炎(PBC)や自己免疫性肝炎(AIH)などがある。PBCは以前は原発性胆汁性肝硬変と呼ばれていたが、実際に肝硬変で予後不良な症例は少なく、近年“肝硬変”ではなく“胆管炎”と呼称されるようになった。実際、以前よりも少なくなったような印象があるが、日本の疫学調査によれば男性例が増えているとも記載されている。自己免疫性肝炎は女性に多く、高γグロブリン血症や抗核抗体陽性を特徴とする病態である。近年問題になっているのは、上記の検査所見がなくても急性肝炎様の病態をとるAIHが少なからずいるということで、筆者も数例経験している。特に女性急性肝炎例で他のウイルス性肝炎マーカーが陰性の例では、特徴的な検査所見がなくてもこの疾患である可能性があるため、ステロイド投与のタイミングを逃すべきではない。
肝疾患病態理解のポイント
1.肝臓は硬くなる(線維化する)臓器である
肝臓病の最も大きな特徴は線維化(Fibrosis)である。つまり肝臓は硬くなる臓器なのである。肝臓に存在する星細胞(Stellate cell: fat-storing cell, Ito cellとも称される)が線維化の主因であり、ウイルス感染、アルコール、脂肪化、自己免疫性の病態など様々な原因の種類にかかわらず、肝細胞の壊死が起これば、この細胞が活性化しコラーゲンを分泌し線維化が起きる。線維化が高度、広範囲になり肝臓の機能障害、血流障害をきたす病態が肝硬変である(図1)。肝硬変はその原因にかかわらず、肝癌の発生母地となるリスクと門脈圧亢進症を生じる。
従って慢性肝疾患の進行度は概ね肝線維化の程度と置き換えてよく、これが肝線維化の評価が重要である理由である。肝線維化が明確に数字で評価できれば、肝臓病の進行程度を客観的に患者に伝える根拠になる。
肝疾患の診断及び進行度評価のゴールデンスタンダードは肝生検であるが、痛みを伴う侵襲的な検査であり、最終手段である。従って簡単に肝線維化を評価できるマーカーが必要となる。
一般的な血液検査の値のみで、肝疾患の線維化程度推定に有用であると考えられているものの代表がFIB4 indexである。これはAST×年齢/血小板数×で簡便に求められる。一時NHKの健康番組で取り上げられたこともあって、一般人の関心も高まった。式を見ると高齢で血小板数が低く、AST/ALT比が高い患者程高値になることがわかる。現在はいろいろなサイトで数値を入力して簡単に求められる。しかし肝疾患のない正常人はAST/ALT>1であり値は上昇する。従って肝疾患患者での利用に限らないと混乱が生ずる。
M2BPGi(Mac2結合蛋白糖鎖修飾異性体)は日本で開発された、糖鎖構造をマーカーとして肝線維化を推定するものであり、保険適応にもなっており比較的使いやすい。我々はTEにおける肝硬度を目安にして、肝硬度が高めの症例ではM2BPGiも測定している。肝線維化を評価する場合はこれらの血液肝線維化マーカーと後述するTEを組み合わせると予測の正確性が上昇する。
2.Transient Elastography(フィブロスキャン)による肝硬度並びに肝脂肪化測定
フィブロスキャン(FibroScan)は体表から肝臓に剪断波を送り、肝臓内での伝搬速度を測定して、肝硬度を算出する。剪断波は組織の硬度が硬いほど早く伝搬する。図2に機器の測定風景を示す。肋間から垂直にプローブを体表に当て、スイッチを押して体表から肝臓に低周波弾性波を送り肝硬度を測定する。肝硬度の測定によって肝線維化程度を推定する(図2)。
脂肪肝の評価については、腹部超音波検査において、肝臓は脂肪化が進行するとエコー輝度が上昇し、内部の血管影が不鮮明になる。通常脂肪肝の程度は、実質に脂肪のない隣接した腎と比較した肝腎コントラストの程度によって、おおまかに推定するのが一般的である。
フィブロスキャンには、上記肝硬度測定と共にCAP(Controlled Attenuation Parameter)という、エコーの深部減衰を数値化することによって、肝脂肪化を測定できるシステムが搭載されている。我々がフィブロスキャンを導入したのは、線維化の評価が慢性肝疾患の重症度評価に最も直結したものであると共に、簡便に肝脂肪化レベルを数値で評価したいからであった。飽食の世に脂肪肝はあふれるが、その程度を数値化できるModalityはなかったため、非侵襲的に脂肪化を数値化できれば、今の時代の患者のニーズを満たし、メタボリックシンドロームの病態に切り込めると考えたためである。
フィブロスキャンによる肝硬度、肝脂肪化とともに測定方法は極めて簡単である。通常のBモードエコーで肝実質が十分に描出される肋間にプローブをあて、スイッチを押して超音波を送り出す。患者さんは“トン”という軽い圧迫感を感ずるのみである。通常は10回の有効測定値の平均で評価する。画面に固さ(線維化程度)と脂肪化レベルが同時に表示される。1回毎の測定値にばらつきがあるため、そのばらつき(ICR)の値が30%以下になっている時に有効な測定値として採用する。肥満者では超音波が肝に到達しにくく測定値が得られないことがあるが、普通は、通常の超音波検査終了後、患者さんに“今度は肝臓の硬さと脂肪をはかります”と告げて数分以内に結果が得られるため、極めて簡単である。因みに肝硬度測定の保険点数は200点である。外来診療で肝線維化や脂肪化程度を非侵襲的に評価したい患者さんがおられれば、気軽に当院病診連携にご一報いただきたい。図3に当院の患者様向け報告書の一例を示す。
3.脂肪肝をどのように考えたらよいか
現代において脂肪肝は極めてありふれた疾患である。肥満傾向のある中年以降の人であれば超音波検査で脂肪肝であると診断される人は極めて多い。“脂肪肝”という言葉はテレビなどでもよく取り上げられるため、一般人にも馴染みの深いものであるが、脂肪肝と言われてあまり気にしない患者さんもいれば大いに心配する人もいる。これは、脂肪肝にどのような病的意義があるのか、未だよく知られていない(わかっていないともいえる)ことが原因であると考えられる。
① メタボリックシンドロームとの関連
メタボリックシンドロームの診断基準には腹囲が含まれている。腹囲が大きければ内臓脂肪が多いことを示し、その脂肪細胞から種々の悪玉サイトカインが出て、インスリン抵抗性を惹起し、高血圧や糖尿病を引き起こす。脂肪肝の患者は、酒ばかり飲んで栄養を取っていない人以外は肥満傾向にあるため、内臓脂肪も多い。従って脂肪肝の弊害は概ね共存する内臓脂肪のメタボ弊害と重なる。近年の研究においては肝に貯留した脂肪は内臓脂肪とはやや異なった動脈硬化促進物質をだすとも報告されており、脂肪肝には特異的な病態意義があるのかもしれない。しかし、患者に対する説明としてはメタボリックシンドロームとの密接な関係性があるため、減量や減酒指導をすることでいいであろう。体重の7%以上減量すれば脂肪肝は有意に改善するとの報告もあり、患者指導の目安となる。
② 非アルコール性脂肪肝炎(Non-alcoholic steatohepatitis: NASH)との関連
NASHという名称は脂肪肝の社会的認知の浸透と共に広まりつつある。わかりやすく言えば単に肝臓に中性脂肪がたまっているだけでなく、その脂肪が肝炎を誘発し、更に肝臓の線維化が進行し肝硬変に進展するということである。実際に近年の肝癌の疫学調査ではB型C型肝炎のいずれかでもなく、NASH由来の肝癌の比率が増加している。ではどれ位の脂肪肝がNASHなのかあるいはNASHに進行するのだろうか?これに関しては概ね5-10%とする報告が多い。しかし、脂肪肝の大掛かりな前向き長期予後調査はまだなく、実際の頻度はよくわかっていない。筆者が当院にきてからの6年間で、脂肪肝から明らかなNASHに進行したという症例はいない(初めからすでに肝硬変になっていたという症例はいるが)。脂肪肝で推移する人とNASHになる患者さんは初めから分けられているわけではなく、単純脂肪肝の人がいつの間にかNASHに進行したりする。しかし、NASHの発症や線維化の進行を規定するのはやはりインスリン抵抗性であるのは間違いないようだ。また遺伝的な因子も少しずつ明らかになってきている。一方NASHの新薬の治験は米国を中心にかなり行われたがほとんどお蔵入りしている。このように有効な薬剤のない現在、やはり治療の基本は減量や運動療法になる。一旦肝硬変になってしまうと改善は困難であり、HCCの定期的なScreeningが必要となる。関連して肝癌のリスク因子としてDMがあることが近年よく知られるようになった。
終わりに
少しでもAST/ALTなどの肝臓の数値の異常が継続すれば、やはり不安になってしまう。そのような場合、フィブロスキャンは痛みなく簡単に線維化、脂肪化を数値で評価できるため、患者さんの不安を解くには非常に有用な診断機器である。
参考文献
高木 均、大越章吾ら:これだけは読んでおきたい!消化器内科医・外科医のための重要論文201篇─肝臓疾患編─. シービーアール社,2020.
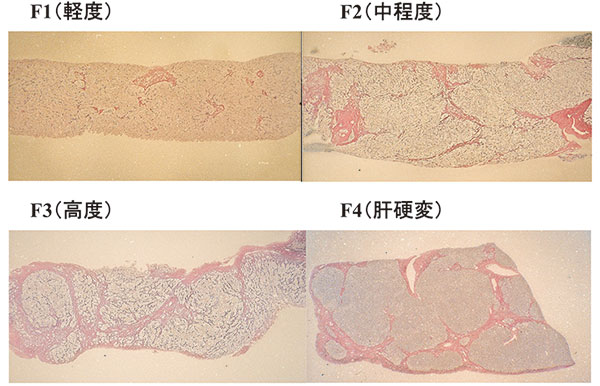
図1 慢性肝疾患の線維化(F:Fibrosis)進行
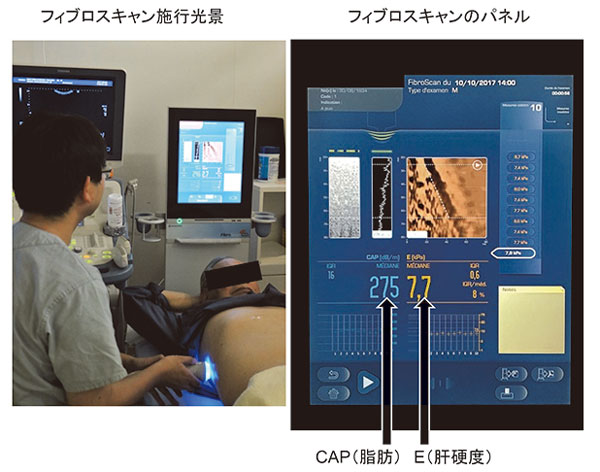
図2

図3
(令和2年8月号)