新潟市医師会報より

フレイルの身体機能とバランス機能の調査および関係性の検証
本間 大介1, 2)、湊 泉3)、宮坂 大4)、酒井 芳倫5)、
鈴木 勇人6)、堀米 洋二7)、今井 教雄8)、堂前洋一郎4)、
遠藤 直人7)
1)新潟大学大学院医歯学総合研究科
Division of Orthopedic Surgery, Niigata University Graduate School of Medical and Dental Sciences
2)新潟万代病院 リハビリテーション科
Division of Rehabilitation, Niigata Bandai Hospital
3)新潟臨港病院 整形外科
Division of Orthopedic Surgery, Niigata Rinko Hospital
4)新潟万代病院 関節再建センター
Chairman of the Joint Reconstruction Center, Niigata Bandai Hospital
5)新潟市民病院 整形外科
Division of Orthopedic Surgery, Niigata General Hospital
6)新潟大学病院 整形外科
Division of Orthopedic Surgery, Niigata University Hospital
7)新潟県立燕労災病院 整形外科
Division of Orthopedic Surgery, Tsubame Rosai Hospital
8)新潟大学大学院医歯学総合研究科 健康寿命延伸・運動器疾患医学講座
Division of Comprehensive Muscloskeletal Medicine, Niigata University Graduate School of Medical and Dental Sciences
はじめに
医学の発展により、平均寿命の延伸が図られるようになったが、2016年時点において平均寿命と健康寿命の間には男性8.84年、女性12.35年と非常に大きな乖離が存在している1)。健康寿命の延伸により医療費、介護負担の減少が期待できる。健康寿命の延伸にむけ、健康寿命を妨げる因子の予防と改善が重要と考えられることから、我々はフレイルとバランス機能に着目した。
フレイルとは「加齢に伴う予備能力低下のため、ストレスに対する回復能力が低下した状態」を表す‘frailty‘に対して、2014年に日本老年医学会が提唱した言葉であり2)、フレイルは転倒・身体障害・死亡を含む健康障害の危険を高める状態とされている3、4)。健康な状態からプレフレイル、フレイルを経て、要支援・要介護状態へと変化していくため、十分な医学的な配慮が必要となる。また、フレイルは可逆性があることが特徴であり、予防はもちろん重要であるが、効果的な介入により健康な状態へ変化を促すことができる。フレイルと同様に加齢に伴いロコモティブシンドローム5)やサルコペニア6)などの身体機能障害も生じている可能性が高く、これらの要因はより複雑に関係しあうことが考えられる。
対して、バランス機能は、要介護・要支援の重要な因子となる転倒に関与している。平成28年度の調査7)では、要介護・要支援の原因として運動器障害は全体の22.7%を占め、そのうち12.5%を骨折が占めている。そのため、転倒予防が重要となるが、バランス機能は転倒の重要な因子の一つとされている8、9)。Horakら10)はバランスを生体力学的制約、安定性限界、姿勢変化−予測的姿勢制御、反応的姿勢制御、感覚機能、歩行安定性の6つの要素として捉えた。フレイル同様にバランス機能も複数の要因により構成されており、転倒予防のためには各要因を評価し、問題となる要因に応じた個別の介入が重要になると考えた。
フレイル、バランス機能の双方はともに要介護・要支援を予防するために重要と考えられ、健康寿命の延伸に向け予防、改善に向けた取り組みが必要と考えた。ともに複数の要因により構成され、筋量や筋機能、歩行能力など加齢に伴い低下する多くの要素が関連する可能性が高い。そこで、我々は仮説として、フレイルの進行により、身体機能の低下が生じることでバランス機能も同様に低下しているのではないかと考えた。先行研究では、フレイルは身体機能、歩行能力、バランス機能の低下などが生じると報告11-14)されているが、バランス機能は複数の要因により構成10)されていることを考えると、それらを個別に評価する必要があると考えた。フレイルのバランス機能の詳細が明らかになることで、転倒予防に関する有効な介入に繋がり、健康寿命の延伸に寄与する知見となる可能性がある。
本研究の目的はフレイルの身体機能、バランス機能の特性および関係性を検証することである。
対象
測定期間は2019年8月から11月であった。対象は歩行補助具なく歩行可能なボランティアを募集し、66例測定した。測定後に65歳以上かつ計測項目がすべて確認できた52例を対象とした。対象は日本版 Cardiovascular Health Study基準(CHS基準)15)を用いてフレイルの程度を評価し、健常群が21例、プレフレイル30例、フレイル1例となったため、健常群とフレイル、プレフレイルを合わせたフレイル群の2群に分類し分析した。
方法
1)測定項目
身体機能評価として、体幹、上肢、下肢の骨格筋量体重比(skeletal muscle mass/Body Weight×100:%BW)、骨格筋指数(Skeletal Muscle Mass Index:SMI)、立ち上がり時の床反力指数として最大値体重比(peak reaction force per body weight:F/w)、最大増加率体重比(maximal rate of force development 8.75 per body weight:RFD8.75/w)を測定した。バランス機能評価はBrief-Balance Evaluation Systems Test(Brief-BESTest)を用いた。質問紙評価にて生活空間の変動をLife-space Assessment(LSA)、転倒恐怖感をModified Fall Efficacy Scale(M-FES)にて評価した。
2)筋量、骨格筋指数
筋量、骨格筋指数の測定はマルチ周波数8電極体組成計(TANITA、MC-780A-N)を用い、多周波生体電気インピーダンス(Bioelectrical impedance analysis:BIA)法を用いて測定した。本測定機器は先行研究と同様の測定理論であり16)、生体に90μA以下の微弱な交流電流を通電し、電気抵抗値を測定した。測定周波数は5、50、250kHzの3種類であった。測定肢位は立位にて、つま先とかかとの電極の上に裸足で立ち、体(あるいは腰)から数センチ離し腕を垂らしてハンドグリップを把持し、測定した(図1)。筋量は脂肪量と推定骨量を除いた組織の重量であり、体幹、上肢、下肢にて算出し、体重にて除し、正規化した。また、同様の測定から、SMIを算出した。体組成計にて測定された四肢の骨格筋量の和を身長(m2)の2乗で除し算出した(kg/m2)。
3)Brief-BESTest
Brief-BESTestはHorak10)らにより考案されたBESTestの短縮版として、Padgettら17)により開発されたバランス機能の評価スケールである。BESTestは運動制御理論の一つであるシステム理論に基づき考案されており、バランス機能に対して生体力学的制約、安定性限界、予測的姿勢制御、反応的姿勢制御、感覚機能、歩行安定性の6つの制御システムに分類し評価することができる。バランス機能を多方面から評価可能だが、動作課題が36項目と多く、評価に時間がかかることから、臨床にて実施するのは難しいとされている18)。本研究で用いたBrief-BESTestはBESTestの6つの要素から1項目ずつ抽出され作成されたものであり、バランス機能を簡易的かつ多方面から評価することができるスケールである。6項目の動作課題は0−3点にて評価される。評価項目内の片脚立位、側方ステップは左右の能力が評価項目となっており、6項目8課題にて最大24点となる。構成されている各測定項目はBESTestと同様であることから、測定方法は先行研究に準じ23)評価を実施した。
4)運動機能評価
運動機能測定装置(タニタ、zaRitz)を用いて評価した。サンプリングは80Hzであり、0.01kgf/s・kg−1単位で記録した。課題は椅子座位からの立ち上がり動作とし、最大努力での立ち上がりを三回実施した(図2)。課題動作時に得られる地面反力係数としてF/w、RFE8.75/wを測定した。F/w(kgf・kg−1)は地面反力の最大値を体重で除した値であり、椅子立ち上がり動作時における鉛直方向の最大の踏み込みの力を反映している19)。3試行のうち、RFD8.75/wが最も高い時のF/wを採用した。RFD8.75/w(kgf/s・kg−1)は地面反力が最大増加を示した際の変化率を示す指標である19)。地面反力が最大増加を記録した12.5msの前後37.5msを含めた計87.5msにおける増加量を1.0sに換算し、体重で除した値である。3試行のうち、最も高い記録を採用した。
5)質問紙評価
転倒恐怖感をM-FES20)、身体活動をLife-Space Assessment(LSA)21)にて評価した。M-FESは14項目の質問から構成される質問紙であり、各質問に対して、転倒恐怖感を0(全く自信が無い)から10点(完全に自信がある)にて自己評価し、最大点数は140点である。
LSAは、過去1カ月間の活動頻度、活動範囲、各活動の自立度から点数を算出する評価法であり、最大点数は120点である。
6)統計処理
統計処理はSPSS(IBM、ver21)を用いた。すべての測定項目にShapiro-Wilk testを用いて正規性の検定を実施した。健常群およびフレイル群に関して、それぞれの測定項目について差の検定(2標本t検定、Mann-WhitneyのU検定)を実施した。また、Brief-BESTestの各項目に関連する身体機能を検討するため、Brief-BESTestで測定した各項目を実数に変換したうえで、他の測定項目と相関を検証した。Brief-BESTestにおける反応的姿勢制御に関する課題は側方ステップであることから、実数に変換できなかったため、得られた得点とした。また、予測的姿勢制御に関する課題は片脚立位であり、両脚にて課題を実施したため、両脚の保持時間を合算した。健常群とフレイル群の年齢に有意な差があったため、年齢の影響を考慮し、年齢を制御変数とした偏相関係数を用いて検証を行った。すべての統計処理に関して、有意水準はp<0.05とした。
倫理的配慮
本研究は倫理的な配慮として、ヘルシンキ宣言にのっとり実施された。新潟万代病院の倫理委員会に承認された上で実施され(承認番号:74)、対象者には口頭および書面にて本研究について詳細に説明し、書面にて同意を得た上で実施された。
結果
1)対象
対象は健常群21例、フレイル群31例であった。身長、体重に有意な差はなかった。年齢は健常群71.4±4.5歳、フレイル群75.9±7.6歳であり、フレイル群は健常群に比べ有意に高齢であった(p<0.029)(表1)。
2)身体機能項目およびBrief-BESTest
各群における身体機能の差に関して(表1)、体幹、上肢、下肢筋量体重比、SMI、LSA、M-FES、F/w、RFD8.75/wに有意な差はなかった。
各群におけるBrief-BESTestの比較は(表2)、安定性限界を除くすべての項目において、フレイル群は健常群に比べ有意に低値であり、安定性限界を除くすべてのバランス機能項目が低下していた。
3)Brief-BESTestと関連する身体機能項目
Brief-BESTestの各項目と関連する身体機能に関して(表3)、フレイル群は予測的姿勢制御と下肢筋量体重比(r 0.525、p0.003)が有意に関係し、歩行安定性と下肢筋量体重比(r−0.369、p0.045)、F/w(r−0.509、p0.004)、RFD8.75/w(r−0.406、p0.026)が有意に関係していた。
健常群はRFD8.75/wが生体力学的制約(r−0.579、p0.007)、感覚機能(r−0.561、p0.010)に有意に関係していた。
考察
1)対象の基本情報および身体機能項目に関して
フレイル群は健常群と比べ有意に高齢であるにも関わらず、年齢を除く他の身体機能関連項目に有意な差がなかった。この結果となった要因として、身体活動が関与したと考えた。フレイルの予防にはライフスタイルの改善と定着が重要とされており22、23)、活発な身体活動が重要となる。身体活動範囲の指標として測定したLSAは56点以下だと手段的日常生活動作の低下が生じるとされている24)。本研究の対象は健常群105.1±12.8点、フレイル群96.2±21.4であり、ともにLSAのカットオフ値よりも高値を示していた。このことから、この2群は日常的に十分な身体活動をしていたことから、身体機能や関連する項目に差が生じなかったのではないかと考えた。
2)Brief-BESTestと関連する機能に関して
フレイル群はBrief-BESTestにて安定性限界を除くすべての評価項目で低値を示したが、M-FESには差がなかった。この結果は、フレイル群はバランス機能の低下が生じており、しかも転倒恐怖感が健常群と変わらないため、転倒リスクが高まっている可能性が示唆された。本研究ではBrief-BESTestを用いて、バランス機能を6つのサブシステムごとに評価したが、フレイル群は安定性限界を除く、生体力学的制約、姿勢変化−予測的姿勢制御、反応的姿勢制御、感覚機能、歩行安定性が健常群と比較し低下していることが示された。また、Brief-BESTestの点数は低下していたが身体機能に差がなかったことを考えると、簡易的な身体機能の評価ではバランス機能を推察することが難しい可能性があり、詳細な評価が重要であることが考えられた。
Brief-BESTestの各項目に対して関連する身体機能の検証では、下肢筋量体重比が予測的姿勢制御および歩行安定性に有意に相関し、F/w、RFD8.75/wが歩行安定性と有意な相関があった。下肢筋量は上肢筋量と比べ加齢の影響を受け筋力低下が生じやすいことが報告されており25)、筋量は筋力とも相関する26)ことから、体格に対して下肢筋量の多い対象ほど下肢の筋機能が良好であった可能性が高く、予測的姿勢制御、歩行安定性に関与したと考えた。また、歩行安定性とF/w、RFD8.75/wが有意に関連していた。F/w、RFD8.75/wは下肢筋パワーと関連が強いとされている27)。Brief-BESTestにおける歩行安定性の課題はTime Up and Go Test(TUG)であり、TUGは下肢の伸展筋パワーとの有意な相関が報告されている34)。先行研究28)においてもF/w、RFD8.9/wとTUGに有意な負の相関があったことを報告しており、妥当な結果であったと考えた。
健常群は、生体力学的制約および感覚機能とRFD8.75/wが負の相関があった。生体力学的制約は立位時における股関節・体幹筋力の評価が課題であり、感覚機能は不安定面での閉眼立位が課題であった。RFD8.75/wは下肢筋パワーと関連する19)ことから、生体力学的制約と関連を示した点は十分に理解できる。また、先行研究29、30)では高齢者の静止立位の重心動揺と下肢筋力が関連したことを報告している。そのため、感覚機能との関係についても、先行研究を支持するものであったことが考えられる。しかし、健常群とフレイル群はバランス機能項目と身体機能項目の関連は異なっていた。この点は、本研究結果のみから述べることは難しいことから、対象者数を増やし考察を進める必要があると考える。
3)臨床応用
2018年のフレイルのガイドライン31)では、フレイルに対する運動介入が推奨されており、レジスタンストレーニング、バランストレーニング、機能的トレーニングなどの多因子運動プログラムが推奨されている。しかし、バランス機能を構成する個別の要素に対する有効な介入点は明らかではなかった。本研究結果よりフレイル群は下肢の筋量および筋機能に着目した運動を行うことにより、バランスの構成要素である歩行安定性、予測的姿勢制御が改善する可能性が示唆された。また、健常群はRFD8.75/wが生体力学的制約、感覚機能に関与していた。これらの知見はバランス機能の維持、改善に向けて運動療法を提供する際に応用可能な知見になると考える。
4)限界と今後
Brief-BESTestに対して関連する身体機能項目を検証したが、本研究で測定した項目と関連しない項目も多く存在していた。Brief-BESTestは身体機能に関連する項目だけでなく、複数の要因により構成されていることから、今後は身体機能以外の項目についても検討する必要があり、より包括的かつ継続した調査が必要となると考える。
また、本研究は健常群とフレイル群の比較にとどまっており、健常群、プレフレイル群、フレイル群と各段階に応じた比較を実施することができなかった。そのため、募集方法から再度検討し、対象者を増やすとともに、行政などとも関わりながらより閉じこもりがちな対象や健康への意識が乏しい対象なども募集できるような方法を検討していく必要があると考える。
結論
フレイル群はバランス機能項目の多くが低下し、転倒恐怖感が乏しかったため、詳細なバランス機能の評価が必要となる可能性が示唆された。バランス機能の改善に向けて、フレイル群は下肢筋量、筋機能に着目した介入により歩行安定性、予測的姿勢制御に関連する項目の改善が期待でき、健常群は下肢の筋機能に焦点を当てた介入により生体力学的制約、感覚機能に関連する項目が改善する可能性が示唆された。
謝辞
研究にご協力いただいた鈴木亜希子様、野﨑あさみ様、大橋京子様に深謝する。
本研究は2019年度に新潟市医師会より支援(支援番号 GC02920191)を受けた。
また、TANITAより研究サポートを受け実施された。
引用文献
1)健康寿命の在り方における有識者研究会 報告書.〈https://www.mhlw.go.jp/content/10904750/000495323.pdf〉(2020年4月11日引用)
2)日本老年医学会 フレイルに関する老年医学会からのステートメント.
〈https://www.jpn-geriat-soc.or.jp/info/topics/pdf/20140513_01_01.pdf〉(2020年4月11日引用)
3)Fried LP., Tangen CM et al.: Frailty in older adults: evidence for a phenotype. J Gerontol A Biol Sci Med Sci, 56.3: 146-157, 2001.
4)Vankan GA., Rolland Y., et al.: The IANA Task Force on frailty assessment of older people in clinical practice. J Nutr Health Aging, 12. 1: 29-37, 2008.
5)Nakamura K.: The concept and treatment of locomotive syndrome: its acceptance and spread in Japan. J Orthop Sci, 16: 489-491, 2011.
6)Kelaiditi E., Cesari M., et al.: Cognitive frailty: rational and definition from an (IANA/IAGG) international consensus group. J Nutr Health Aging, 17.9: 726-734, 2013.
7)厚生労働省国民生活基礎調査(平成28年度).
https://www8.cao.go.jp/kourei/whitepaper/w-2018/html/zenbun/s1_2_2.html(2020年4月11日引用)
8)Tinetti ME., Kumar C.: The patient who falls:“It’s always a trade-off”. JAMA, 303.3: 258-266, 2010.
9)Rubenstein LZ,Josephson KR: Interventions to reduce the multifactorial for falling.Gait Disorders of Aging: Falls and Therapeutic Strategies. Lippincott-Raven, Philadelphia, pp309-326, 1997,.
10)Horak FB., Wrisley DM., et al.: The balance evaluation systems test (BESTest) to differentiate balance deficits. Phys Ther, 89.5: 484-498, 2009.
11)Wolf SL., Barnhart HX., et al.: Reducing frailty and falls in older persons: an investigation of Tai Chi and computerized balance training. J Am Soc Geriatr Dent, 44.5: 489-497, 1996.
12)Kang HG, Costa MD., et al.: Frailty and the degradation of complex balance dynamics during a dual-task protocol. J Gerontol A Biol Sci Med Sci, 64.12: 1304-1311, 2009.
13)Schwenk M., Mohler J., et al.: Wearable sensor-based in-home assessment of gait, balance, and physical activity for discrimination of frailty status: baseline results of the Arizona frailty cohort study. Gerontology, 61.3: 258-267, 2015.
14)SCHÜLEIN S., Sieber CC., et al.:Frail Older Individuals Maintaining a Steady Standing Position: Associations Between Sway Measurements with Frailty Status Across Four Different Frailty Instruments. Clin Interv Aging, 15: 451-467, 2020.
15)Sandoval-Insausti H., Perez-Tasigchana RF., et al.:Macronutrients intake and incident frailty in older adults: a prospective cohort study. J Gerontol A Biol Sci Med Sci, 71.10: 1329-1334, 2016.
16)上村一貴, 山田 実,他.: 生体電気インピーダンス法による Phase angle と高齢者の身体活動レベルの関連. 理学療法学, 46.3: 143-151, 2019.
17)Padgett PK., Jacobs JV., et al.: Is the BESTest at its best? A suggested brief version based on interrater reliability, validity, internal consistency, and theoretical construct. Phys Ther, 92.9: 1197-1207, 2012.
18)宮田一弘, 小泉雅樹,他.: BESTest, Mini-BESTest, Brief-BESTest における得点分布の特性と転倒予測精度に関する検討.─前向きコホート研究─ 理学療法学, 43.2: 118-126, 2016.
19)辻大士, 三ッ石泰樹, 他.: 地域在住高齢者を対象とした椅子立ち上がり動作時の地面反力と身体機能, 転倒経験, 転倒不安, 起居移動動作能力との関連性. 体力科学, 60.4: 387-399, 2011.
20)Hill KD., Schwarz JA., et al.: Fear of falling revisited. Arch Phys Med Rehabil, 77. 10: 1025-1029, 1996.
21)Baker PS; Bodner EV., et al.: Measuring life-space mobility in community-dwelling older adults. J Am Geriatr Soc, 51. 11: 1610-1614, 2003.
22)Puts MTE, Toubasi S., et al.: Interventions to prevent or reduce the level of frailty in community-dwelling older adults: a scoping review of the literature and international policies. Age Ageing, 46. 3: 383-392, 2017.
23)Oh SL.,Kim HJ., et al.: Effects of an integrated health education and elastic band resistance training program on physical function and muscle strength in community-dwelling elderly women: Healthy Aging and Happy Aging II study. Geriatr Gerontol Int, 17.5: 825-833, 2017.
24)Shimada H., Sawyer P., et al.: Predictive validity of the classification schema for functional mobility tests in instrumental activities of daily living decline among older adults. Arch Phys Med Rehabil, 91. 2: 241-246, 2010.
25)Brooks SV., Faulkner JA.:Skeletal muscle weakness in old age: underlying mechanisms. Med Sci Sports Exerc, 26.4: 432-439, 1994.
26)Fukunaga T., Miyatani M., et al.:Muscle volume is a major determinant of joint torque in humans. Acta Physiol Scand, 172. 4: 249-255, 2001.
27)Lindemann MM., Claus H., et al.:Measuring power during the sit-to-stand transfer. European Journal of Applied Physiology, 89. 5: 466-470, 2003.
28)Samoson MM., Meeuwsen IB., et al.:Relationships between physical performance measures, age, height and body weight in healthy adults. Age Ageing, 29. 3: 235-242, 2000.
29)FUKAGAWA, Naomi K., et al.: Strength is a major factor in balance, gait, and the occurrence of falls. J Gerontol A Biol Sci Med Sci, 50. Special_Issue: 64-67, 1995.
30)Carter ND., khan KM., et al.:Knee extension strength is a significant determinant of static and dynamic balance as well as quality of life in older community-dwelling women with osteoporosis. Gerontology, 48.6: 360-368, 2002.
31)荒井秀典(編集主幹):フレイル診療ガイド2018年版.長寿医療研究開発費事業(27-23):要介護高齢者,フレイル高齢者,認知症高齢者に対する栄養療法,運動療法,薬物療法に関するガイドライン作成に向けた調査研究班(編),ライフサイエンス,東京,pp 33-36, 2018.

図1 体組成計の測定肢位
測定肢位は立位にて、つま先とかかとの電極の上に裸足で立ち、体(あるいは腰)から数センチ離し腕を垂らしてハンドグリップを把持し、測定した。
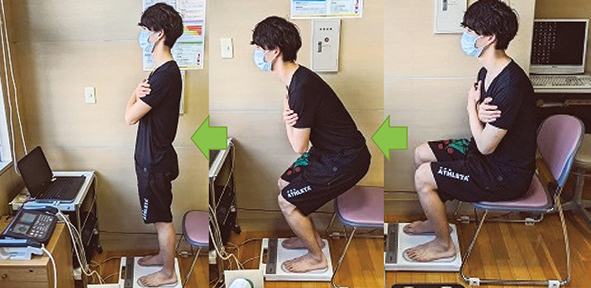
図2 運動機能測定
運動機能測定として、立ち上がり動作時の床反力係数を測定した。対象には前方のディスプレイの指示に応じて、素早く立ちあがるように教示した。測定肢位は立ち上がりやすい位置で座位となり、両上肢を胸の前で組み、前方のディスプレイに表示される合図に応じて、最大努力での立ち上がりを三回実施した。
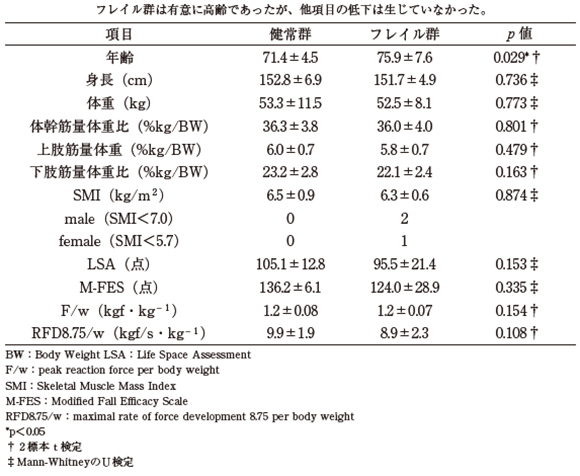
表1 各群における基本情報および身体機能関連項目
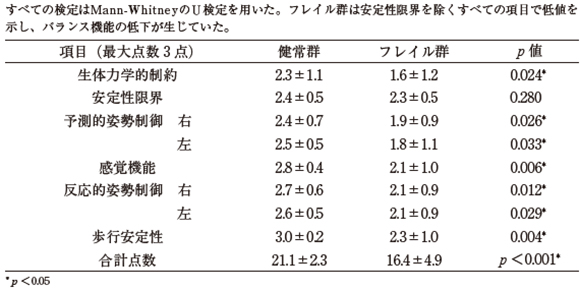
表2 各群におけるBrief-BESTestの結果および差
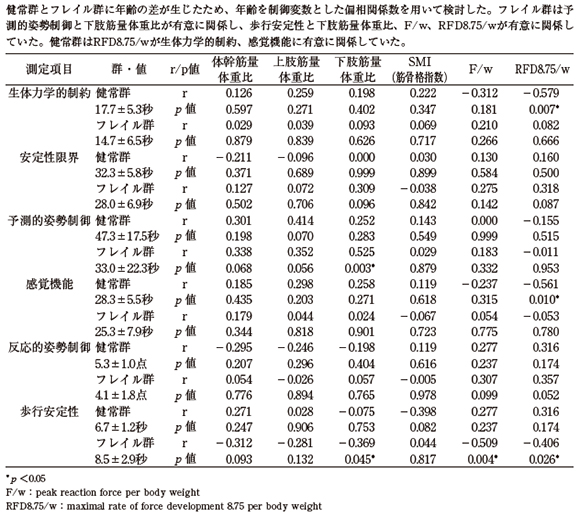
表3 各群におけるBrief-BESTestと身体機能項目の関係
(令和2年12月号)