新潟市医師会報より

慢性便秘を伴う糖尿病症例に対する胆汁酸トランスポーター阻害薬の効果
前田内科医院 院長 前田 和夫
はじめに
近年、胆汁酸は脂肪の消化吸収を促進するだけでなく、脂質、糖質、エネルギー代謝にも関与することが明らかになった1)。また最近発売された胆汁酸トランスポーター阻害薬エロビキシバット(EB)は、回腸末端で胆汁酸の再吸収を抑制し、大腸管腔内に流入する胆汁酸を増加させ、大腸管腔内の水分分泌を増やし、さらに大腸運動を促進する便秘治療薬である2)。そこで慢性便秘(CC)を訴える糖尿病患者を対象に、胆汁酸を増加させるEBを投与し、脂質や糖質の改善効果を検討した。
対象と方法
2019年3月から9月までの間に、CCを訴える糖尿病患者22例を対象に、食前に、EB 5~15mgを前便秘治療薬から変更または追加投与した。試験開始時および投与3か月後に、空腹時血糖(FBS)、HbA1c、LDLコレステロール(LDL-C)、HDLコレステロール(HDL-C)、中性脂肪(TG)、体重を測定し、開始時からの変化を評価した。
本検討は、患者からの同意を取得し、「人を対象とする医学系研究に関する倫理指針」(平成26年)に従って実施された。
結果
本剤投与3か月時の継続状況は、22例中、継続中が16例(73%)、中止・終了が6例(27%)で、この継続中の16例で評価した。平均年齢75±9歳(男性7例、女性9例)。1日最大投与量は2錠(10mg)が11例と最も多かった。併用便秘薬は、なし7例、あり9例であった。糖尿病治療薬は、なし2例、インスリン療法2例、経口糖尿病薬12例であった。合併症では、高血圧11例、脂質異常症10例で、このすべてにスタチンが投与されていた。EBの投与により3か月後には、FBS、HbA1c、LDL-C、HDL-Cは有意な改善が認められた。
FBSは試験開始時132mg/dLから3か月後119mg/dLに低下、HbA1cは6.9%から6.5%に低下した。LDL-Cは99mg/dLから80mg/dlに低下、HDL-Cは54mg/dlから61mg/dLに上昇した(図1)。
TGは128mg/dLから115mg/dLと低下したが有意差は認めなかった。体重は変化しなかった。
6か月及び12か月後の効果判定を検討したかったが、コロナ禍のため、投薬のみで検査が出来ない症例が多く、12か月後に可能な症例について検討した。
HbA1c(n=8)6.9%から6.3%と有意に低下し、LDL−C(n=5)は102mg/dLから78mg/dLと有意に低下した。FBS、TG、は低下したが有意差はなかった。体重は変化しなかった(表1)。
考察
胆汁酸は肝臓においてコレステロールから合成され、食事により摂取されたコレステロールや脂質を腸管において消化・吸収する重要な役割をはたしている。この肝臓から分泌された胆汁酸は胆嚢にプールされ、食事摂取により胆嚢が収縮し十二指腸と小腸に分泌される。そして脂質の消化吸収にかかわった後、胆汁酸の95%は回腸末端より再吸収され、門脈経由で肝臓に戻る腸管循環を行う。腸管から再吸収されなかった胆汁酸は糞便中に排泄される。
近年の研究で、この胆汁酸は単に脂肪の消化吸収を促進するだけでなく、全身の代謝を調節する生体内シグナル伝達分子としての役割も有することが明らかになった。この作用は、胆汁酸をリガンドとする核内受容体であるfarne-soid X receptor(FXR)とGタンパク質共役型受容体である(GPCR)transmembrane G protein-coupled receptor 5(TGR5)/membrane-type receptor for bile acids(M−BAR)などのシグナル経路で、脂質、糖質、エネルギー代謝に大きく関与している3)。
また、胆汁酸の血中濃度は、食間は約5µMであるが、食後には約15µM程度まで上昇する4)。このことは、胆汁酸が腸管循環をしているだけでなく、全身血中に吸収されていることを示す。さらに、FXRやTGR5の発現が全身の組織で認められており5)6)、胆汁酸が腸管だけでなく、全身に作用していることが示唆される。
FXRは胆汁酸合成酵素遺伝子の発現を低下させることでTG合成を抑制し、血中への超低密度リポタンパク質(VLDL)分泌を低下させる7)。TGR5については、腸管のL細胞に作用してGLP−1の分泌を亢進させ、糖尿病を改善する効果が報告されている8)。
胆汁酸によるエネルギー代謝調節に関しては、高脂肪食負荷により誘発した遺伝的肥満糖尿病モデルマウスに胆汁酸を混餌投与した検討において、脂肪蓄積低下に伴う体重増加抑制
および糖尿病改善がみられ、マウスの酸素消費量測定で、エネルギーの消費亢進が観察された9)。
そこで本試験では、近年発売された、胆汁酸の再吸収を阻害し胆汁酸を増加させるCC治療薬のEBがCCを訴える糖尿病症例の脂質、糖質、エネルギー代謝を改善するかについて検討した。その結果、投与3か月後のFBS、HbA1cは有意な低下を認め、12か月後でもHbA1cは有意な低下を示した。この血糖改善効果はCC患者にEBを投与し血中GLP−1の上昇を認めた報告と同様の効果によるものと考えられる10)。
また、本試験はスタチンが多く使用されていたにもかかわらず、LDL−Cが試験開始前の99mg/dLから投与3か月後19mg/dL減少し、12か月でも24mg/dL減少し、効果は持続し続けた。これは、脂質異常症にEBを投与し、LDL−Cが7.5%低下したとする報告や10)、日本で施行されたEBの第Ⅲ相試験におけるLDL−Cの14.2mg/dLの低下2)と同様の結果であった。このLDL−C低下効果はEBが回腸からの胆汁酸の再吸収を阻害し、糞便への排泄を促進する。この胆汁酸の腸間循環阻害により、胆汁酸プールが低下し、胆汁酸プール維持のため、肝臓内でのコレステロールから胆汁酸の異化が促進する。このことは、EB投与により、コレステロールから胆汁酸への中間物質である血清7α-hydroxy-4-cholesten-3-oneが上昇する報告とも合致する10)。このように、肝臓内のコレステロールが減少し、血中からのLDL−Cの取り込みが増え血中コレステロールが低下すると考えられる。胆汁酸にはTG低下作用や体重減少効果が認められる報告はあるが7)、本試験ではどちらも認められなかった。
糖尿病症例にはCCが多く、また多剤を服用することが多い。便秘を併発する糖尿病患者に、EBを投与することは意義があると考えられる。
まとめ
胆汁酸トランスポーター阻害薬は、便秘を伴う糖尿病症例の便秘を改善するのみならず、血糖や脂質も改善する。
文献
1)川島えり、上野碧葉、渡辺光博:胆汁酸代謝調節によるメタボリックシンドロームの予防.アンチ・エイジング医学,15: 193-199, 2019.
2)Nakajima A et al: Safety and efficacy of elobixibat for chronic constipation: results from a randomised, double-blind, placebo-controlled, phase 3 trial and an open-label, single-arm, phase 3 trial. Lancet Gastroenterol Hepatol, 3: 537-547, 2018.
3)田岡広樹、渡辺光博:胆汁酸によるエネルギー代謝調節機構.Diabetes Frontier, 25: 63-71, 2014.
4)Everson GT: Steady-state kinetics of serum bile acids in healthy human subjects: single and dual isotope techniques using stable isotopes and mass spectrometry. J Lipid Res, 28: 238-252, 1987.
5)Kawamata Y et al: A G protein-coupled receptor responsive to bile acids. J Biol Chem, 278: 9435-9440, 2003.
6)Zhang Y et al: Natural structural variants of the nuclear receptor farnesoid X receptor affect transcriptional activation. J Biol Chem, 278: 104-110, 2003.
7)Watanabe et al: Bile acids lower triglyceride levels via a pathway involving FXR, SHP and SREBP-1c. J Clin Invest, 113: 1408-1418, 2004.
8)Thomas C et al: TGR5-mediated bile acid sensing controls glucose homeostasis. Cell Metab, 10: 167-177, 2009.
9)Watanabe M et al: Bile acids induce energy expenditure by promoting intracellular thyroid hormone activation. Nature, 439: 484-489, 2006.
10)Rudling M et al: Specific inhibition of bile acid transport alters plasma lipids and GLP-1. BMC Cardiovasc Disord, 15: 75, 2015.
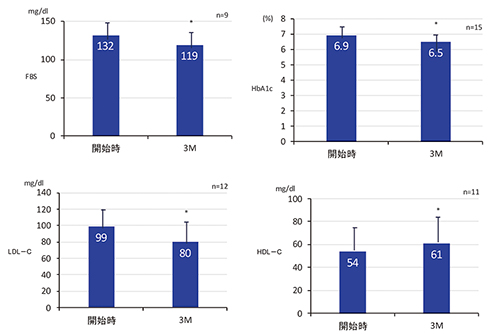
図1 エロビキシバット投与前と3か月後の変化
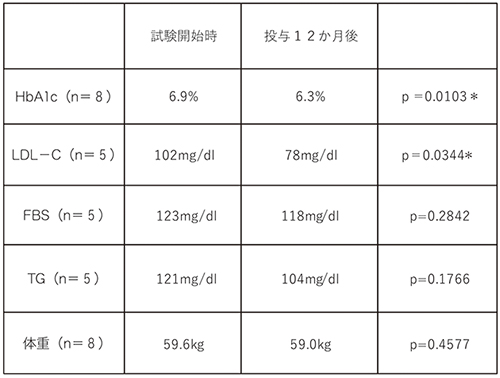
表1 エロビキシバット投与前と12か月後の変化
(令和4年1月号)