新潟市医師会報より

慢性心不全患者における要介護発生率と関連因子の検討
藤木 伸也1)、大倉 裕二2)、南野 徹1)、3)、猪又 孝元1)
1)新潟大学大学院医歯学総合研究科 循環器内科学分野
Department of Cardiovascular Medicine, Niigata University Graduate School of Medical and Dental Sciences
2)新潟県立がんセンター新潟病院 腫瘍循環器内科
Department of Onco-cardiology, Niigata Cancer Center Hospital
3)順天堂大学大学院医学研究科 循環器内科
Department of Cardiovascular Biology and Medicine, Juntendo University Graduate School of Medicine
背景
循環器病対策推進基本計画が2020年10月27日に閣議決定された。これは、健康寿命の延伸等を図るための脳卒中、心臓病その他の循環器病に係る対策に関する基本法(平成30年法律第105号)に基づき策定されるものであり、循環器病対策の総合的かつ計画的な推進を図るため、循環器病対策の基本的方向について定めるとともに、都道府県循環器病対策推進計画の基本となるものである。関連文書には「循環器病は、我が国における主要な死亡原因であり、介護が必要となる主な原因の一つである」と明記されており、実効性のある計画の策定は急務である。
当然のことながら、法律制定の背景にあるのは高齢化の問題である。現在我が国における65歳以上の人口は全体の28%を超え、超超高齢社会が到来している。老化に関連した疾患の増加は不可避であり、循環器分野においては、心血管病の終末像である心不全がそれに該当する。当科は、心不全パンデミックと呼ばれる心不全患者の増加をいち早く予測したが[1]、今まさに予測通りの展開を迎え、心不全入院患者数は増加の一途を辿っている[2]。心不全は、5年生存率が50%以下の極めて予後不良な疾患であり[3]、日本における主要な死亡原因である。しかし、介護については不明な点が多い。
介護のような高齢者の機能障害を推し量る指標は様々あるが、わが国では「介護保険」が一般的である。介護保険は2000年に制定された社会保障制度の一つであり、介護を必要とする高齢者を社会全体で支え合う仕組みとして、20年以上に渡り広く国民に利用されている。その一方で、利用者数や給付額は20年で約2.5倍となり[4]、社会的・経済的負担の増大が懸念されている。健康寿命の延伸が叫ばれて久しいが、心不全がどの程度影響を受けているかは不明であり、効果的な対策を講じるためにも、現状を把握するための疫学調査が必須と考えられる。
そこで我々は、心不全患者における介護保険の新規利用者数(=介護発生率)を明らかにするため、市内関連施設と連携し後ろ向きの観察研究を実施した。また登録時点の患者背景を確認し、介護発生との関連についても解析を行った。
方法
対象
2011年1月~2016年12月の間に、新潟市内の総合病院7施設(新潟大学医歯学総合病院、新潟市民病院、新潟県立がんセンター新潟病院、新潟南病院、新潟万代病院、桑名病院、聖園病院)で心臓エコー検査(以下心エコー)を行い、左室駆出率(以下EF)が50%以下と診断された方のうち、65歳以上の高齢心不全患者を対象とした。
対象とデータの抽出
各施設の検査室に保管してある該当時期の心エコー検査記録をすべて確認し、EF50%以下である患者を抽出した。心エコー実施日を登録日とし、診療録を用いて登録日当時の年齢、基礎心疾患、併存疾患、既往症、治療、関連する検査結果について確認した。
介護保険利用の確認
登録日以前の診療録を確認し、登録以前に介護保険を利用していたかを確認した。登録時点ですでに介護保険を利用している方は対象から除外した。また登録日から2017年1月までに主治医意見書が作成されていたかについて調べた。主治医意見書は、介護保険利用申請の初期の段階で記載が必要であり、かつ診療録の関連文書として各施設に保管されているため、この書類の作成をもって介護発生と定義した。また主治医意見書に記載された介護保険申請時の寝たきり度と認知機能についても確認した。
地域在住高齢者(一般人口)との比較
一般人口における介護保険発生率を比較するために、新潟市役所に保管されてある個人情報を含まないデータを利用した。心不全患者の登録と同時期の、新潟市内在住の65歳以上の高齢者について介護発生率のデータの抽出を行った。
倫理的配慮
新潟大学および関連施設において適切な倫理審査を実施した上で研究を行った。またヘルシンキ宣言の精神に則り、最新の人を対象とする生命科学・医学系研究に関する倫理指針を遵守し実施した。
解析方法
記述統計において、連続変数は平均±標準偏差あるいは中央値のいずれか適当なもので、また離散変数は合計数(%)で示した。介護発生率は人年法並びにカプランマイヤー法を用いて示した。地域在住高齢者と心不全患者の介護発生率の比較はLogRank検定を用いた。心不全患者での介護保険発生に関連する因子はCox比例ハザードモデルを用いて、年齢性別を加味した多変量解析を行った。
結果
患者背景
期間中に心エコーでEF50%以下と記録された心不全患者は3550例おり、そのうち65歳以上の高齢者は2362例だった。このうち登録時点で既に介護保険を利用していた患者482例と、心エコーデータに欠測を認めた患者28例を除外し、1852例を解析対象とした。
患者背景をTable1に示す。平均年齢は75.8歳、男性が71.2%、EFの中央値は43.0(35.7-47.0)%であった。基礎心疾患は虚血性心疾患が最多で約半数を占めた。また心房細動は4割に合併していた。高齢者のコホートであり、認知症(6.9%)、骨粗鬆症(8.4%)、癌(10.9%)など老化に関連する併存疾患の合併を多数認めた。β遮断薬、ACE阻害薬もしくはARBといった心保護薬の導入率は50%程度であった。
心不全患者における介護発生率と地域在住高齢者との比較
心不全患者では、総観察期間3116人年、平均観察期間1.7年において、新規の介護発生が322件あり、介護発生率は100人年あたり10.7人であった。地域在住高齢者にくらべ介護発生率が高かった(HR, 1.47; 95% CI, 1.32–1.64; P<0.001)(Figure 1)。
心不全患者における介護発生リスク因子
Figure2に結果をまとめた。多変量解析では、心房細動(HR、1.588; 95%CI、1.279–1.971)、脳卒中の既往(HR、2.02; 95%CI、1.583–2.576)、骨粗鬆症(HR、1.738; 95%CI、1.253–2.41)、認知症(HR、2.804; 95%CI、2.075–3.789)などの併存疾患や、睡眠薬(HR、1.461; 95%CI、1.148–1.859)、利尿薬(HR、1.417; 95%CI、1.132–1.773)などの薬剤の使用が介護発生のリスク因子として抽出された。一方でEFは介護発生のリスク因子ではなかった(HR、0.997; 95%CI、0.983–1.011)。
介護発生時の運動機能と認知機能
新規に介護が発生した332例において、介護保険申請時の寝たきり度と認知機能を調査した。多くの患者(68.1%)は中等度から重度の身体機能障害を認めていた(ランクA(準寝たきり)以下)。その一方、認知機能障害は少なく半数は自立もしくは1であった。
考察
本研究において明らかになったことは以下の4点である。
(1)EF50%以下の心機能が低下した心不全患者における介護発生率
(2)心不全患者の介護発生率が地域在住高齢者(一般人口)よりも高いこと
(3)心不全患者の介護発生に関わる複数のリスク因子
(4)心不全患者における介護発生時の身体機能は低下し、認知機能は保たれていること
同様の報告はこれまで見受けられず、本研究の結果は新たな疫学指標と考えられる。
心不全と介護発生率について
介護は「機能障害」を示す指標であり、老年医学に関連する研究を中心に頻繁に使用されている重要な評価項目である。一般人口を対象にした疫学研究では、平均年齢75.6歳の男性の新規介護発生率は2.0人/100人年、平均年齢75.2歳の女性では2.5人/100人年であった[5]。我々の研究におけるほぼ同年齢(平均年齢75.8歳)の心不全患者での介護発生率は10.7人/100人年であり、明らかに心不全患者において介護発生率が高いことがわかる。
これにはいくつかの理由が考えられる。1つ目は心不全という疾患特有の影響である。前述した通り、介護発生のリスク因子として利尿薬の使用が抽出された。通常、利尿薬は症候性心不全(StageC/D)の患者に使用されるため、息切れや浮腫といった症状の悪化(すなわち心不全そのものの病態悪化)が介護発生に関係しているものと考えられる。注目すべきはEFが介護のリスク因子ではなかった点である。見た目の心機能の良し悪しではなく、症状のコントロールができているか否かが、自立した生活を送るうえで重要と考えられ、客観的な検査指標ではとらえきれない、症状を知るための問診や身体診察といった日常診療の価値が再認識された。
2つ目は心不全の周囲にある併存疾患や治療の影響である。心不全は生活習慣病や脳血管病など様々な併存疾患を有し、特に高齢患者においては心不全そのものよりも予後や生活機能低下に影響する[6]。本研究でも、いくつもの併存疾患・既往症・治療法が介護発生の独立したリスク因子として抽出された。従って、心不全診療においては、循環器以外の疾患にも配慮した分野横断的な視点を持ち合わせることが重要と考えられる。
心不全患者と身体機能・認知機能について
介護発生時点の身体機能や認知機能について主治医意見書を用いて確認したところ、認知機能に比べ身体機能の低下した患者の割合が高かった。これは心不全患者における介護申請理由が、身体機能低下に依存していることを示唆している。一般的に心不全患者では、身体機能のみならず認知機能も低下しやすいが[7][8]、両機能低下の進み方が異なる可能性が考えられる。今後はこれらの機能にかかわる情報を総合的に解析していく必要があるだろう。
結論
心機能が低下した心不全患者は一般人口に比べ介護発生率が高く、心不全そのものの重要度、並びに心不全を取り巻く様々な併存疾患・既往症・治療法が介護発生のリスクになる。心不全診療においては循環器のみならずこれら周囲の情報に気を配ることで、介護の予想や予防に役立つものと考えられる。
業績
本研究の内容を下記の学術集会で報告し賞与を得た。
・第25回日本心臓リハビリテーション学会学術集会 優秀演題賞
・第257回日本循環器学会関東甲信越地方会ではClinical Research Award 最優秀賞
また、本研究はCirculation Journal誌2022年86巻1号158-165ページに掲載された。
謝辞
本研究は新潟市医師会地域医療研究助成(支援番号GC02520183)の支援を受けた。
また研究にご協力いただいた、大倉裕二先生、古寺邦夫先生、渡部裕先生、田中孔明先生、畠野達郎先生、坂内省吾先生、並びに新潟市役所福祉部介護保険課の皆様、新潟大学大学院医歯学総合研究科循環器内科学分野の皆様に深謝する。
文献
[1]Okura Y, Ramadan MM, Ohno Y, Mitsuma W, Tanaka K, Ito M, Suzuki K, Tanabe N, Kodama M, Aizawa Y: Impending epidemic: future projection of heart failure in Japan to the year 2055. Circ J, 72: 489-91, 2008.
[2]Yasuda S, Miyamoto Y, Ogawa H: Current Status of Cardiovascular Medicine in the Aging Society of Japan. Circulation, 138: 965-967, 2018.
[3]Shiba N, Shimokawa H: Chronic heart failure in Japan: implications of the CHART studies. Vasc Health Risk Manag, 4: 103-13, 2008.
[4]Health and Welfare Bureau for the Elderly Ministry of Health, Labour and Welfare. “Long-Term Care Insurance System of Japan”<https://www.mhlw.go.jp/english/policy/care-welfare/care-welfare-elderly/dl/ltcisj_e.pdf>.(閲覧2021年8月10日)
[5]Akune T, Muraki S, Oka H, Tanaka S, Kawaguchi H, Tokimura F, Yoshida H, Suzuki T, Nakamura K, Yoshimura N: Incidence of certified need of care in the long-term care insurance system and its risk factors in the elderly of Japanese population-based cohorts: the ROAD study. Geriatr Gerontol Int, 14: 695–701, 2014.
[6]日本心不全学会ガイドライン委員会. “高齢心不全患者の治療に関するステートメント”<http://www.asas.or.jp/jhfs/pdf/Statement_HeartFailurel.pdf>.(2021年8月10日閲覧)
[7]Fried LP, Tangen CM, Walston J, Newman AB, Hirsch C, Gottdiener J, Seeman T, Tracy R, Kop WJ, Burke G, McBurnie MA; Cardiovascular Health Study Collaborative Research Group: Frailty in older adults: evidence for a phenotype. J Gerontol A Biol Sci Med Sci, 56; M146-56, 2001.
[8]Cannon JA, Moffitt P, Perez-Moreno AC, Walters MR, Broomfield NM, McMurray JJV, Quinn TJ: Cognitive Impairment and Heart Failure: Systematic Review and Meta-Analysis. J Card Fail, 23: 464-475, 2017.
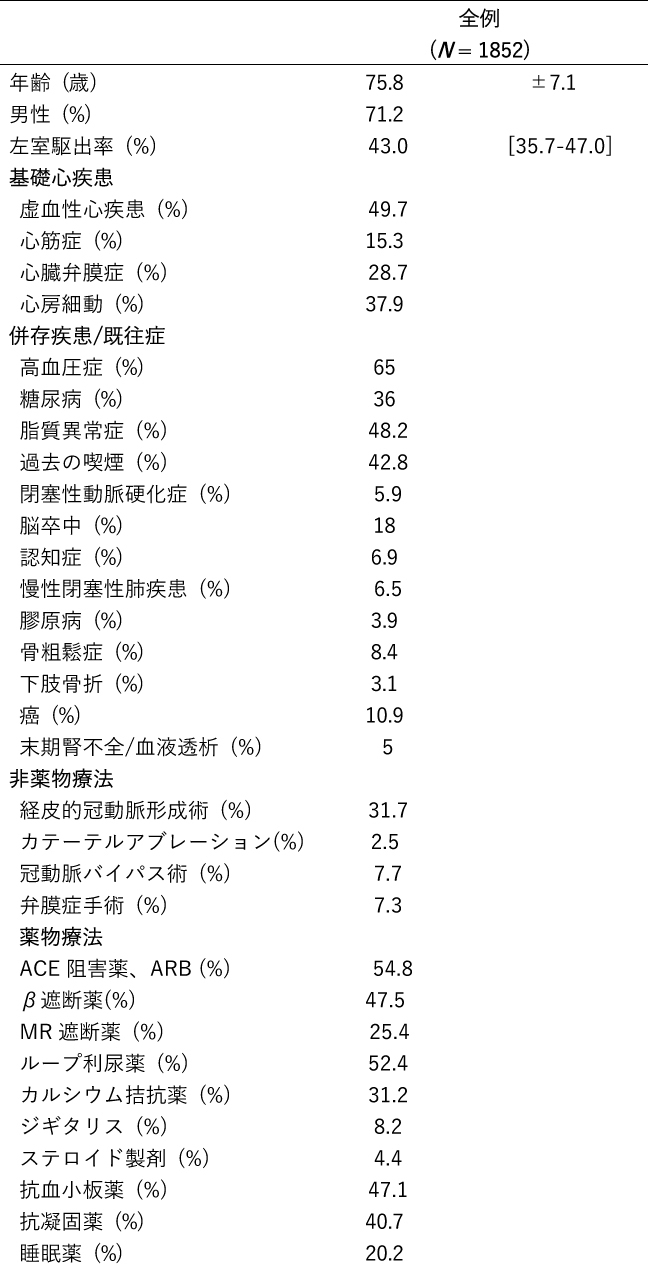
Table1
ACE,アンジオテンシン変換酵素;ARB,アンジオテンシン II 受容体拮抗薬;MRA,ミネラルコルチコイド受容体
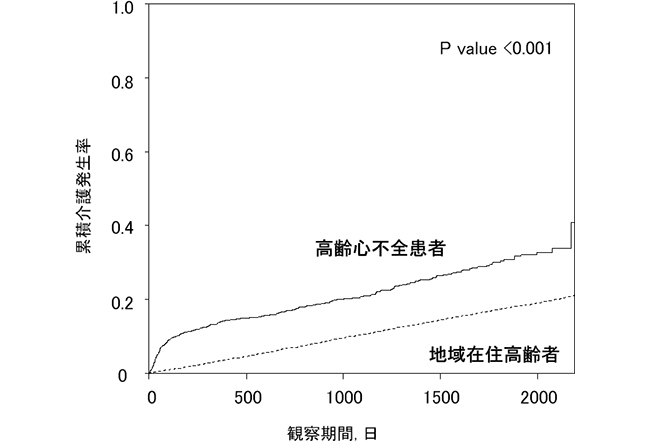
Figure1
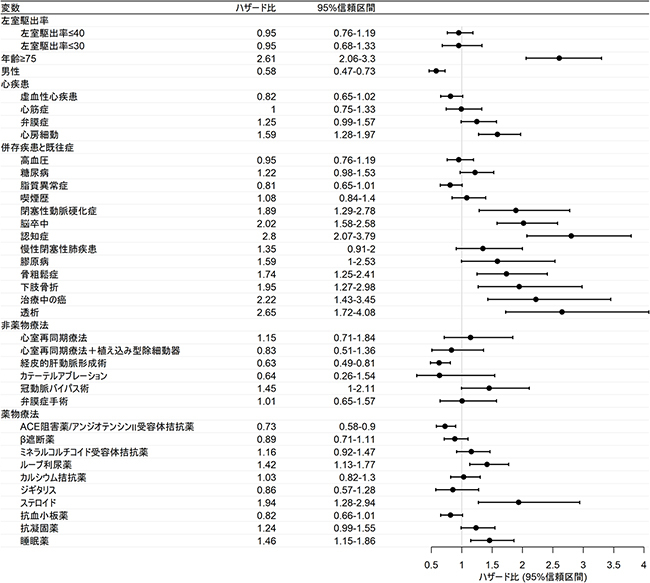
Figure2
(令和4年4月号)