新潟市医師会報より

糖尿病の運動療法について
新潟大学大学院医歯学総合研究科
血液・内分泌・代謝内科学分野 特任助教 石黒 創
はじめに
2型糖尿病の治療において運動が有用であることは明らかであるが、具体的なエビデンスについては広く知られているとは言い難い。本稿では、新潟市内科医会で発表させていただいた内容に加え、種々の臨床研究をまとめて紹介する。診療の一助になれば幸いである。
1.代謝疾患における運動とは
運動療法は、2型糖尿病や肥満症、脂質異常症といった生活習慣病、代謝疾患を大きく改善する能力をもつ。
実際、基礎研究において、運動を行うことで骨格筋のインスリンシグナル伝達が改善し、GLUT4を介した糖取り込み能が向上1)することや、運動中のカテコールアミンの分泌の上昇により、β刺激作用による脂肪分解が促進され皮下脂肪・内臓脂肪が減少する2)ことなどが報告されている。また、疫学研究でも、身体不活動は脳血管疾患や悪性腫瘍、糖尿病などさまざまな疾患リスクが上昇3)したり、死亡率が増加する4)との報告もある。
このように運動は、糖尿病を代表とする種々の代謝疾患と深く関与している。本項では糖尿病と運動との関連について詳述するとともに、運動療法を指導する際のコツやポイントについても概説する。
2.2型糖尿病の運動療法のポイント
2-1)2型糖尿病の発症予防について
運動している人において、2型糖尿病の発症率が低いという観察研究は多い。身体活動量が多いほど、もしくは、心肺機能(運動耐容能)が高いほど、糖尿病予防効果が高くなる。
たとえば、ヨーロッパで20年余にわたり心肺機能を測定した観察研究では、心肺機能が高い人ほど糖尿病リスクが軽減していた5)。本邦でも同様に、若年男性を長期間観察すると、心肺機能が高くなるに従い、糖尿病発症リスクが最大約47%も軽減した6)と報告されている。
他にも、通勤時の歩行時間が片道21分以上の群では、10分以下の群よりも糖尿病発症リスクが27%低下7)することが報告されている。一方で反対に、テレビの長時間の視聴8)や、日中に座位である時間が長いこと9)は、糖尿病発症のリスクを上昇させることが知られている。このことは、日常生活動作を含めた普段の運動習慣が糖尿病予防に重要であることを示している。「運動する時間がとれない」方は多いと思われるが、普段の生活の中で意識して歩く距離を増やすことが糖尿病予防に有用であることを伝え、実践してもらうとよいであろう。
加えて、レジスタンス運動(いわゆる筋トレ)と、ウォーキングなどの有酸素運動の両者を実施すると、糖尿病発症率は大幅に低下することも報告10)されているので、できるだけ両者の併用を勧めたい。
以上は観察研究であるが、よりエビデンスレベルの高い介入研究においても、運動療法と食事療法を組み合わせることで糖尿病予防効果が認められている。アメリカ11)や中国12)、そして日本13、14)などの研究において、境界型糖尿病の患者を対象に生活習慣の介入を行い、その後の経過を追跡したところ、糖尿病の累積発症率が30%~40%程度低下したことが示されている。
これらの介入は、おおよそ1日30分以上の歩行などの運動もしくは、それに相当するエネルギーを消費する運動として行われており、この程度の運動量でも大きな効果があることを示している。一方で運動のし過ぎによる糖尿病発症リスクの増加は報告されておらず15)、やる気のある方はぜひ積極的に運動を行っていただきたい。
2−2)2型糖尿病の血糖コントロールについて
2型糖尿病と診断された患者に対しても運動療法は極めて有用である。2019年糖尿病診療ガイドラインでも推奨グレードA(合意率100%)となっており、継続的な運動によるHbA1c改善効果はメタ解析でも明らかにされている16)。
加えて、有酸素運動に関しては、最大酸素摂取量の75%程度の範囲であれば、運動強度が高いほど17)、また運動頻度・量が多いほど18)、HbA1cの低下効果が認められているため、意欲の高い方には徐々に強度と量の増加を勧めたい。
また、運動を細切れに短時間ずつ行うのも非常に有効である。中強度の有酸素運動を、1日1回30分連続で行う群と、3回に分けて10分ずつ行う群では、後者の方が試験終了時の血糖値が改善したという報告19)がある。そのように運動を分割するのならば、食事による血糖値の急上昇を抑えるために、可能であれば食後に運動を行うとさらに良い。
ここまでは有酸素運動について述べたが、近年はレジスタンス運動、すなわち、ダンベルや専用のマシンを使用した筋トレも非常に人気となっている。
血糖コントロールという観点では、有酸素運動とレジスタンス運動、両者の併用が最も効果があることが示されている。262人の糖尿病患者を、運動をしないコントロール群、有酸素運動群、レジスタンス運動群、そして両者を行うコンビネーション群の4つに分けて9か月にわたって追跡した研究では、コンビネーション群が最もHbA1c低下効果が高かった20)。そのため、可能であれば両方の種類の運動を行うことが望ましい。
もちろん、有酸素運動のみ、もしくはレジスタンス運動のみでも十分効果は期待できる。現時点でのメタ解析では、有酸素運動のほうがレジスタンス運動よりも若干HbA1c低下効果は高い21)ことが示されているので、どちらか片方しかできない場合は有酸素運動を勧めるのがよいであろう。
一方、レジスタンス運動は筋力や筋肉量を増加22)し、血糖改善のみならずサルコぺニア予防に高い効果がある。先ほど述べた介入研究でも、筋肉量の有意な増加を認めたのはレジスタンス運動群のみ20)であり、筋肉量が少ない患者に対しては積極的に推奨すべきである。
また、よりレジスタンス運動が奏功するタイプの患者像についてメタ解析を行ったところ、①糖尿病罹病期間が短い人、②ベースラインのHbA1cが高い人、③過度の肥満でない人(BMIが高い人のほうが血糖改善効果が弱い)は、レジスタンス運動によるHbA1c改善効果が高いことが報告23)(図1)されており、このような特徴に合致する人は特にレジスタンス運動を勧めたい。
2−3)合併症の予防について
糖尿病の細小血管障害による合併症(網膜症、腎症、神経障害)に関しては、少しずつエビデンスが蓄積されてきている。特に腎機能障害の患者では、以前は運動の制限を指示されることも少なくなかった。しかし近年において、中程度の有酸素運動ではeGFRの低下を認めず24、25)、またサルコぺニアを合併したCKD患者においてレジスタンストレーニングを行うことで筋肉量の増大や健康関連QOLの増大を認める26)といった肯定的な報告が相次いでいる。透析患者でも、定期的な運動によって死亡率が改善するという報告27)もあり、現在は患者の状態に応じて慎重に行うことが望ましいと考えられている。
また、有酸素運動が神経障害に有用である可能性を示唆するシステマテックレビューの報告28)もあり、さらなる研究が期待される。
一方で、脳卒中などの大血管障害の予防や、ひいては生命予後に関しても、運動が好影響を与えるという報告は多い。例えば日本人の2型糖尿病患者を対象としたJapan Diabetes Complication Study(JDCS)では、日常の余暇時間における身体活動量(leisure time physical activity: LTPA)が多い人は、少ない人に比べて脳卒中及び総死亡が有意に減少しており29)(図2)、定期的な運動の重要性が示唆される。
2−4)具体的な運動療法
では、運動の量や強度としてはどのくらいを目安にするべきなのであろうか。日本糖尿病学会のガイドラインでは、中程度の運動(最大酸素摂取量の50%程度であり、Borg指数ではややきついと感じる程度)を週に合計150分以上、3回以上行うことが推奨されている。具体的には、ウォーキングを例にすると、しっかりと胸をはり手を大きくふって、力強く歩くことが望ましい。だらだらと歩くのではなく、隣の人と話をするのが少しだけ大変、という程度の強度が目安である。実際に行うと少し汗ばむが、心地よい疲労感を味わえる。
また、上述したJDCSの研究では、身体活動量が多い人ほど脳卒中や総死亡が減少すると述べたが、この場合の「身体活動量が多い」とは、おおよそ毎日30分以上の早歩きを行うことに相当する。筆者も、日常診療において患者さんのモチベーションを上げるために、「1日30分以上運動することで、脳卒中も死亡もリスクが半減しますよ」と意識してお伝えしている。患者さんの反応も良好であり、ぜひ読者の皆様の患者指導の一助としていただきたい。
なお、レジスタンス運動に関しては、8~10種目の運動を、10~15回を1セットとして、1~3セット行うことが推奨される。この運動を週に2~3回、連続しない日に行うことを目標とする。
レジスタンス運動の経験がない人は、まずはジムやスポーツクラブで正しいフォームを習得するべきであるが、その後は自宅でダンベルやチューブなどの比較的安価な器具を使って継続して行うことができるのも魅力である。
2−5)運動療法の禁忌やメディカルチェックについて
最後に、運動療法の禁忌、及び、慎重に行うべき患者群について概説する。運動は日常生活レベル以上の負担が心臓・呼吸器などにかかり、血圧も上下動する。そのため高度の心疾患・呼吸器疾患がある例や重症高血圧(180/100mmHg以上)の患者は禁忌である。同様に、新鮮な眼底出血のある糖尿病網膜症を有する患者は、現病の悪化が懸念されるため運動は禁忌となる。また、糖尿病のコントロールが極端に悪い場合(空腹時血糖 250mg/dl以上またはケトン体中等度以上陽性)、高度の糖尿病性神経障害や糖尿病壊疽を有する場合なども禁忌と考えられる。
その他、高齢者や糖尿病合併症が比較的重度の患者、病歴の長い患者群などは運動を慎重に行うべき患者群と考えられる。
終わりに
運動療法は薬物療法と異なり、注意すれば重篤な副作用なく安全に安価に行うことができる。また患者さんの心肺機能の向上やQOLの改善などが期待でき、さらに医療費もかからないという利点があるため、医療現場で積極的に運動をとり入れようという動きが進んでいる。実際に米国スポーツ医学会が中心となり、Exercise Is Medicine(EIM)というスポーツ・運動療法普及プロジェクトを展開している。本邦でも日本臨床運動療法学会の下部組織として、EIM Japanが設立され精力的な活動をおこなっており、関心のある先生方にはぜひご参加をいただきたい。
1)Jiang HY, Koike T, Li P, Wang ZH, Kawata Y, Oshida Y. Combined effects of short-term calorie restriction and exercise on insulin action in normal rats. Hormone and metabolic research=Hormon-und Stoffwechselforschung=Hormones et metabolisme. 2010; 42(13): 950-4.
2)Iwao N, Oshida Y, Sato Y. Regional difference in lipolysis caused by a beta-adrenergic agonist as determined by the microdialysis technique. Acta physiologica Scandinavica. 1997; 161(4): 481-7.
3)Wilmot EG, Edwardson CL, Achana FA, Davies MJ, Gorely T, Gray LJ, et al. Sedentary time in adults and the association with diabetes, cardiovascular disease and death: systematic review and meta-analysis. Diabetologia. 2012; 55(11): 2895-905.
4)Katzmarzyk PT, Church TS, Craig CL, Bouchard C. Sitting time and mortality from all causes, cardiovascular disease, and cancer. Medicine and science in sports and exercise. 2009; 41(5): 998-1005.
5)Chow LS, Odegaard AO, Bosch TA, Bantle AE, Wang Q, Hughes J, et al. Twenty year fitness trends in young adults and incidence of prediabetes and diabetes: the CARDIA study. Diabetologia. 2016; 59(8): 1659-65.
6)Sawada SS, Lee IM, Muto T, Matuszaki K, Blair SN. Cardiorespiratory fitness and the incidence of type 2 diabetes: prospective study of Japanese men. Diabetes care. 2003; 26(10): 2918-22.
7)Sato KK, Hayashi T, Kambe H, Nakamura Y, Harita N, Endo G, et al. Walking to work is an independent predictor of incidence of type 2 diabetes in Japanese men: the Kansai Healthcare Study. Diabetes care. 2007; 30(9): 2296-8.
8)Grøntved A, Hu FB. Television viewing and risk of type 2 diabetes, cardiovascular disease, and all-cause mortality: a meta-analysis. JAMA : the journal of the American Medical Association. 2011; 305(23): 2448-55.
9)Biswas A, Oh PI, Faulkner GE, Bajaj RR, Silver MA, Mitchell MS, et al. Sedentary time and its association with risk for disease incidence, mortality, and hospitalization in adults: a systematic review and meta-analysis. Annals of internal medicine. 2015; 162(2): 123-32.
10)Grontved A, Pan A, Mekary RA, Stampfer M, Willett WC, Manson JE, et al. Muscle-strengthening and conditioning activities and risk of type 2 diabetes: a prospective study in two cohorts of US women. PLoS medicine. 2014; 11(1): e1001587.
11)Knowler WC, Fowler SE, Hamman RF, Christophi CA, Hoffman HJ, Brenneman AT, et al. 10-year follow-up of diabetes incidence and weight loss in the Diabetes Prevention Program Outcomes Study. Lancet (London, England). 2009; 374(9702): 1677-86.
12)Li G, Zhang P, Wang J, Gregg EW, Yang W, Gong Q, et al. The long-term effect of lifestyle interventions to prevent diabetes in the China Da Qing Diabetes Prevention Study: a 20-year follow-up study. Lancet (London, England). 2008; 371(9626): 1783-9.
13)Kosaka K, Noda M, Kuzuya T. Prevention of type 2 diabetes by lifestyle intervention: a Japanese trial in IGT males. Diabetes research and clinical practice. 2005; 67(2): 152-62.
14)Saito T, Watanabe M, Nishida J, Izumi T, Omura M, Takagi T, et al. Lifestyle modification and prevention of type 2 diabetes in overweight Japanese with impaired fasting glucose levels: a randomized controlled trial. Archives of internal medicine. 2011; 171(15): 1352-60.
15)Aune D, Norat T, Leitzmann M, Tonstad S, Vatten LJ. Physical activity and the risk of type 2 diabetes: a systematic review and dose-response meta-analysis. European journal of epidemiology. 2015; 30(7): 529-42.
16)Thomas DE, Elliott EJ, Naughton GA. Exercise for type 2 diabetes mellitus. The Cochrane database of systematic reviews. 2006(3): Cd002968.
17)Liubaoerjijin Y, Terada T, Fletcher K, Boulé NG. Effect of aerobic exercise intensity on glycemic control in type 2 diabetes: a meta-analysis of head-to-head randomized trials. Acta diabetologica. 2016; 53(5): 769-81.
18)Umpierre D, Ribeiro PA, Schaan BD, Ribeiro JP. Volume of supervised exercise training impacts glycaemic control in patients with type 2 diabetes: a systematic review with meta-regression analysis. Diabetologia. 2013; 56(2): 242-51.
19)Eriksen L, Dahl-Petersen I, Haugaard SB, Dela F. Comparison of the effect of multiple short-duration with single long-duration exercise sessions on glucose homeostasis in type 2 diabetes mellitus. Diabetologia. 2007; 50(11): 2245-53.
20)Church TS, Blair SN, Cocreham S, Johannsen N, Johnson W, Kramer K, et al. Effects of aerobic and resistance training on hemoglobin A1c levels in patients with type 2 diabetes: a randomized controlled trial. JAMA : the journal of the American Medical Association. 2010; 304(20): 2253-62.
21)Yang Z, Scott CA, Mao C, Tang J, Farmer AJ. Resistance exercise versus aerobic exercise for type 2 diabetes: a systematic review and meta-analysis. Sports medicine (Auckland, NZ). 2014; 44(4): 487-99.
22)Umpierre D, Ribeiro PA, Kramer CK, Leitão CB, Zucatti AT, Azevedo MJ, et al. Physical activity advice only or structured exercise training and association with HbA1c levels in type 2 diabetes: a systematic review and meta-analysis. JAMA : the journal of the American Medical Association. 2011; 305(17): 1790-9.
23)Ishiguro H, Kodama S, Horikawa C, Fujihara K, Hirose AS, Hirasawa R, et al. In Search of the Ideal Resistance Training Program to Improve Glycemic Control and its Indication for Patients with Type 2 Diabetes Mellitus: A Systematic Review and Meta-Analysis. Sports medicine (Auckland, NZ). 2016; 46(1): 67-77.
24)Hiraki K, Kamijo-Ikemori A, Yasuda T, Hotta C, Izawa KP, Watanabe S, et al. Moderate-intensity single exercise session does not induce renal damage. Journal of clinical laboratory analysis. 2013; 27(3): 177-80.
25)Headley S, Germain M, Wood R, Joubert J, Milch C, Evans E, et al. Short-term aerobic exercise and vascular function in CKD stage 3: a randomized controlled trial. American journal of kidney diseases: the official journal of the National Kidney Foundation. 2014; 64(2): 222-9.
26)Cheema BS, Chan D, Fahey P, Atlantis E. Effect of progressive resistance training on measures of skeletal muscle hypertrophy, muscular strength and health-related quality of life in patients with chronic kidney disease: a systematic review and meta-analysis. Sports medicine (Auckland, NZ). 2014; 44(8): 1125-38.
27)Tentori F, Elder SJ, Thumma J, Pisoni RL, Bommer J, Fissell RB, et al. Physical exercise among participants in the Dialysis Outcomes and Practice Patterns Study (DOPPS): correlates and associated outcomes. Nephrol Dial Transplant. 2010; 25(9): 3050-62.
28)Gu Y, Dennis SM, Kiernan MC, Harmer AR. Aerobic exercise training may improve nerve function in type 2 diabetes and pre-diabetes: A systematic review. Diabetes/metabolism research and reviews. 2019; 35(2): e3099.
29)Sone H, Tanaka S, Tanaka S, Suzuki S, Seino H, Hanyu O, et al. Leisure-time physical activity is a sign ificant predictor of stroke and total mortality in Japanese patients with type 2 diabetes: analysis from the Japan Diabetes Complications Study (JDCS). Diabetologia. 2013; 56(5): 1021-30.
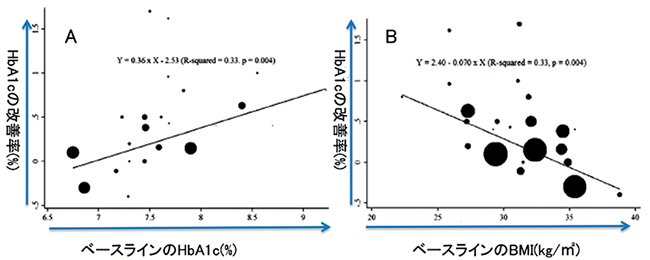
図1
ベースラインのHbA1c(A)及びBMI(B)と、レジスタンストレーニングによるHbA1c改善率の関係。もともとのHbA1cが高い人や、BMIが極端に高くない人の方が、HbA1cの改善効果が高い。
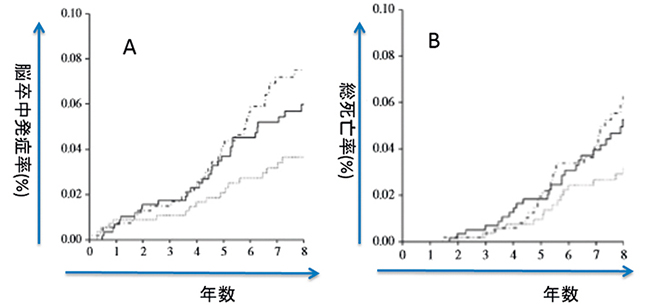
図2
運動量(破線…低LTPA群 実線…中LTPA群 点線…高LTPA群)別にみた追跡年数と脳卒中発症率(A)及び総死亡率(B)との関係。LTPAの高い人ほど、脳卒中や総死亡率が低い。
(令和4年8月号)