新潟市医師会報より

糖尿病合併高血圧患者の治療におけるARNIへの期待
医療法人社団ベルツリー新潟糖尿病クリニック 院長 鈴木 克典
糖尿病治療の目的は「糖尿病のない人と変わらない寿命とQOLの実現を目指すこと」1)とされ、そのために、糖尿病に関連する合併症を防ぐことにある。30年くらい前の糖尿病治療は血糖コントロールの一辺倒であったが、現在では血糖のみのコントロールでは合併症は十分に抑制できないことが明らかになった。現在は、血糖、血圧、脂質を包括的にコントロールしなければ合併症は防げないと言われている。
今から約40年前、糖尿病治療において血糖をコントロールすることが、本当に合併症を抑制できるかどうかわからなかった時代に、英国において一般開業医から新規に2型糖尿病と診断された5102人患者をリクルートして、約20年の歳月をかけ、2300万ポンド(約35億円)の資金が投じられ大規模臨床試験(UKPDS)2、3)が行なわれた。その結果、血糖コントロールが糖尿病関連合併症を抑制できることが初めて明らかになった。この試験では血糖の他に血圧の介入試験もなされ、血糖以上に血圧コントロールがより有効に、効率的に合併症を防げることも明らかになった。患者さんの立場になった場合、血糖値を下げることは、日常の生活をある程度犠牲にして、かなりの努力を必要とするのに対して、血圧を下げることは、降圧薬を服用するだけでよく、すなわち、血糖コントロールよりも血圧コントロールの方が容易に患者さんの合併症の発症・進展抑制につながると示唆されると思われる。
2000年代始めまで糖尿病合併高血圧患者の診察室血圧の目標値は、130/80mmHg未満であった。その根拠となったものは、HOT試験4)、UKPDS試験が基になっているとされている。しかし、それらの試験は必ずしも強化治療群の到達血圧レベルに達していないにもかかわらず有意なベネフィットが得られていた。つまり当時は、目標値を130/80mmHg未満にすることが本当にいいのかは、不明であったのである。
2010年になると、もっと血圧を厳格にコントロールした方がいいのかを調べたACOORD BP試験5)が発表された。糖尿病合併高血圧患者を無作為に2群に分け、厳格血圧管理群は目標収縮期血圧120mmHg未満、標準血圧管理群は目標収縮期血圧140mmHg未満にされた。1年経過した時点での平均血圧は厳格血圧管理群で119.3/64.4mmHgまで低下し、標準血圧管理群では122.5/70mmHgであった。両群とも、その後、ほぼ同様の血圧レベルを維持していた。結果、心血管イベントは有意差がつかなく、脳卒中のみが厳格血圧管理群で有意に少なかった。厳格に血圧を下げても心血管イベントが抑制できないという予想に反するこの試験の結果を受けて、当時の糖尿病・耐糖能異常合併高血圧患者に対する13個のRCTによるメタ解析6)が行なわれたが、結果が同じで、血圧を厳格に下げると脳卒中は抑制されるも、心血管イベントの抑制は認められず、それどころか、有害事象が増えてしまう結果となった。この結果をうけて、アメリカ糖尿病学会(ADA)は2013年に糖尿病合併高血圧患者の目標血圧値を140/90mmHg未満、2014年にヨーロッパ(ESH-ESC)は、140/85mmHg未満とした。しかし、日本(JSH2014)だけが、130/80mmHg未満を目標血圧値のままとし、堅持した。なぜならば、欧米は、厳格降圧群でも心筋梗塞の発症頻度は脳卒中の約4倍(ACCORD-BP試験)、一方、日本では、糖尿病合併例における脳卒中の発症率は心筋梗塞の約2倍(久山町研究、JDCS、吹田研究)であることから、日本人のエビデンスに基づいた日本人に適した目標値を設定したのであった。
2015年にSPRINT試験(50歳以上で糖尿病・脳卒中既往者を除外した心血管疾患高リスクの高血圧患者を対象)7)は、収縮期血圧140mmHg未満を目指した標準降圧群と、120mmHg未満を目指した厳格降圧群に無作為に割り付けて複合心血管病の発症を比較した。観察期間の中央値は3.26年。その結果は、厳格降圧群において心血管イベントの発症が25%低下し、総死亡も27%低下した。この試験は糖尿病患者が含まれていなかったため、ACCORD-BP試験の患者をSPRINT試験の登録基準に合致する患者で解析すると、糖尿病患者でも厳格降圧群が心血管イベントを有意に抑制させた。この結果を踏まえて2017年ADA、ACC/AHAは、糖尿病合併高血圧患者の目標血圧値を130/80mmHg未満、2018年にヨーロッパ(ESH-ESC)も、130/80mmHg未満と厳しくなり、再び日本と同じ目標血圧値となった。
日本高血圧学会から5年毎に出されている高血圧治療ガイド(JSH2019)において、糖尿病合併高血圧の治療8)(図1)は、治療開始血圧130/80mmHg以上で生活習慣の修正をしても降圧できない場合、第一選択薬として微量アルブミン尿または蛋白尿を合併していればARBまたはACE阻害薬を選択し、合併していなければARB、ACE阻害薬、Ca拮抗薬、利尿剤を選択するようになっている。糖尿病性腎症に対する有効性がレニンーアンギオテンシン(RA)系阻害薬(ARBまたはACE阻害薬)に認められていること、14個のRCTのメタ解析9)から、全死亡、心血管疾患発症、心血管疾患死亡においてRA系阻害薬の他剤に対する明らかな差異が認められなかったことによる。筆者は、1)糖代謝を改善する(インスリン抵抗性改善、インスリン分泌能改善)、2)腎保護作用、3)脂質代謝に悪影響しない、4)心血管イベント予防、5)DPP4阻害薬との併用での安全性から、第一選択薬としてARBを選択すべきであると考える。
次に効果不十分な場合、ガイドラインでは、第一選択薬の用量を増量とある。ARBは、増量した場合、降圧はプラトーに達するが、用量依存的に臓器保護効果が認められることから有用である。第一選択薬による降圧不十分な場合の二次選択薬として、Ca拮抗薬、少量のサイアザイド系利尿薬を併用するとなっている。利尿薬は、耐糖能を悪化させたり、高尿酸血症・低K血症を招いたり、NSAIDsとの併用でAKI(急性腎障害)の頻度が増すなど使いづらいことが多くあるため、Ca拮抗薬の併用が良いと思われる。そうすると、第一選択薬による降圧不十分な場合、ARBの増量か、Ca拮抗薬の併用するのがいいかが問われる。これに対して心血管疾患の既往、あるいは2型糖尿病で、ARBによる降圧治療をすでに開始している高血圧患者においてARB増量とCa拮抗薬併用を比較したOSCAR試験10)が発表された。致死性あるいは非致死性の心血管疾患(糖尿病合併症、腎機能悪化、非心血管死亡を含む)を一次エンドポイントとすると、その発症率は全体では有意差はないものの、心血管疾患の既往を有する患者群では、Ca拮抗薬併用群で有意に低値であった。しかしながら両群間で有意差を認めなかったものの、心血管疾患の既往のない糖尿病患者ではARB増量群でむしろ発症率が低めであった。このことから筆者は、第一選択薬のARBに続く第二選択薬は、心血管疾患の既往があればCa拮抗薬の併用、心血管疾患の既往が無ければARBの増量が良いと思われる。
第一選択薬のARBを開始し、そしてARBを増量し、さらに第二選択薬のCa拮抗薬を併用しても血圧130/80mmHg未満に到達できない場合の次の一手が問題となる。糖尿病患者は、①高血糖が血圧を高める、②肥満者が多く交感神経亢進している、③食塩感受性が高いことから降圧に対して治療抵抗性であることが知られている11)。
そこで第三選択薬として上げたいのはARNI(アンジオテンシン受容体ネプリライシン阻害薬)である。ARNIは、レニン-アンジオテンシン系抑制薬とネプリライシン阻害薬との複合体で、2020年に心不全治療薬として日本に上市され、2021年には高血圧治療薬として適応拡大された。ネプリライシンは中性エンドペプチターゼであり、主な作用は内因性血管拡張作用を有するナトリウム利尿ペプチド(ANP、BNP、CNP)の分解である。その他、ブラジキニン、アドレノメデュリン、サブスタンスP、アンジオテンシンⅠ・Ⅱ、エンドセリンⅠなどの分解にも関与する12)。ARNIは交感神経系やレニン-アンジオテンシン系など、血管収縮性に働く神経体液因子に拮抗することにより心不全治療効果を示すと考えられている。本邦では、ネプリライシン阻害薬のプロドラッグであるサクビトリルと、アンジオテンシンⅡ受容体拮抗薬のバルサルタンを1:1で水素結合させた複合体である(図2)。ネプリライシンは、インクレチンであるGLP-1のアミノ酸配列の15カ所の部位を切断し分解する13)(ちなみにDPP-4は1カ所を切断)。サクビトリルはネプリライシンを阻害することでGLP-1を上昇させ、耐糖能を改善させることが期待できる。サクビトリル・バルサルタンを用いした心不全抑制が認められたPARADIGM-HF試験14)で、そのサブ解析15)から、既に耐糖能を改善させることが知られているenalaprilを対照薬にしても、有意にHbA1cを低下させ、インスリン新規導入の抑制が示されている。糖尿病合併高血圧患者にとって、サクビトリル・バルサルタンは、降圧と耐糖能改善が期待できる。また、前述したように糖尿病合併高血圧患者は第一選択薬としてARBを既に服用してことが多いため、降圧を強化する場合、既に服用しているARBをサクビトリル・バルサルタンに変更することで、薬剤数を増やすことなく、アドヒアランスの改善、クリニカル・イナーシャ対策にもなりえる。筆者は、実際の日常臨床の場で、サクビトリル・バルサルタンの変更後、降圧の強化、アドヒアランスの改善、HbA1cの低下を経験している。
今回、サクビトリル・バルサルタンは、第三選択薬としてあげさせていただいたが、他にもたくさんの代謝改善効果16)を有しているため、今後エビデンスが蓄積し、有効性・安全性が確立されれば、もっと早い段階での投与開始が期待される。
引用文献
1)糖尿病治療ガイド2022-2023 p31 日本糖尿病学会 編・著
2)UKPDS33 Lancet 1998; 353: 837-853
3)UKPDS38 BMJ 1998; 317: 703-713
4)Lancet 1998; 351: 1755-1762.
5)The ACCORD Study Group: N ENGL J MED 2010, 362, 1575
6)Bangalore et al., Circulation 2011; 123: 2799-2810
7)N Engl J Med 373: 2103-2116, 2015
8)高血圧治療ガイド2019 日本高血圧学会高血圧治療ガイド作成委員会 ライフサイエンス出版 p124-126
9)Kunimura A, Hypertens Res. 42: 669-680, 2019
10)Ogawa H, et al. Hypertens Res. 2009; 32: 575-580
11)Brown MJ, et. al. Hypertension. 2000; 35: 1038-42.
12)Nat Rev Cardiol. 2017 Mar;14(3): 171-186. doi: 10.1038/nrcardio.2016.200.
13)Diabetologia. 2019 July; 62(7): 1113–1122. doi: 10.1007/s00125-019-4889-y.
14)N Engl J Med. 2014; 371: 993-1004.
15)Lancet Diabetes Endocrinol 2017; 5: 333–40
16)Diabetologia. 2019 July; 62(7): 1113–1122. doi: 10.1007/s00125-019-4889-y.
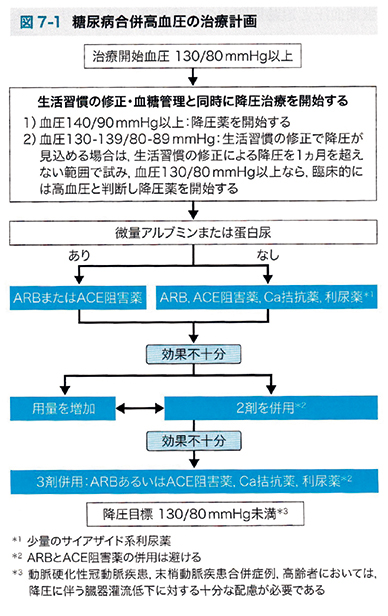
図1 文献8)引用
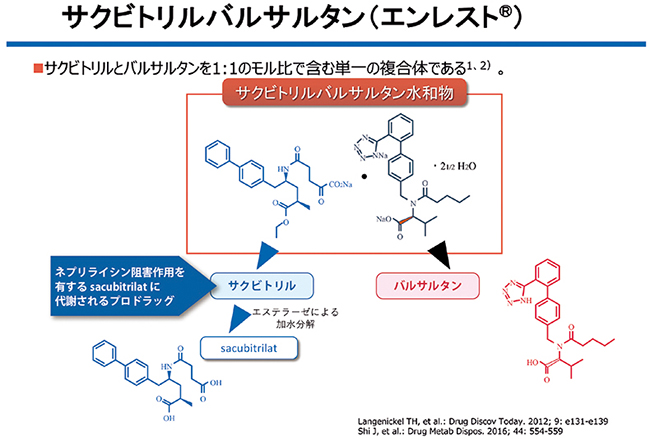
図2
(令和4年11月号)