新潟市医師会報より

身体各部位の位相角と老年期疾患および歩行、バランス機能との関係─フレイル、ロコモティブシンドロームに着目した分析─
本間 大介1)2)、今井 教雄3)、宮坂 大4)、堀米 洋二3)、
鈴木 勇人2)、堂前 洋一郎4)、遠藤 直人5)、湊 泉6)
1)新潟万代病院 リハビリテーション科
2)新潟大学大学院 医歯学総合研究科 機能再建医学講座 整形外科学分野
3)新潟大学大学院 医歯学総合研究科 健康寿命延伸・運動器疾患医学講座
4)新潟万代病院 関節再建センター
5)燕労災病院 整形外科
6)新潟臨港病院 整形外科
1.はじめに
世界の人口は増加しているが、出生率の低下に伴い、高齢化が進行している1)。日本は世界で最も高齢化が進行している国であるが2)、世界全体においても高齢化は進行しており、65歳以上の人の割合は2020年には9.3%に達し、2000年の6.9%、1950年の5.1%から大きく上昇した。さらに、世界の高齢者の割合は、2050年には15.9%、2100年には22.4%に達すると予測されている1)。65歳以上の人口が増加することで、セルフケア、自立生活、歩行などが困難となり、ヘルスケアシステムに大きな負担が生じることが考えられることから3)、世界の高齢化に対して、早急の対策が必要になっており、自立して生活できる期間の指標となる健康寿命の延伸が重要と考えられる。
健康寿命の延伸に向けて、フレイル、ロコモティブシンドローム(ロコモ)など加齢に伴い生じる疾患への対策が必要になる。フレイルはストレスに対する恒常性が低下した中間的な状態(頑健な状態と要介護状態の中間に位置する状態)であり4)、ロコモは運動器の障害により運動能力が低下し、障害のリスクが高まる状態と定義されている5,6)。双方には運動器が関与するとともに、サルコペニアなどの筋の変性も関与することから、骨格筋の客観的な評価が必要となる。
臨床現場で簡易的かつ非侵襲的に筋を評価する方法として、多周波生体電気インピーダンス法(Bioelectrical impedance analysis:BIA法)がある7)。従来の筋を客観的に評価する方法は、MRI8)やCT9)、筋生検10)などがあるが、侵襲的な手順、大規模な機器、長時間の拘束や熟練した技術者の必要性から、臨床現場での測定は困難であった11)。非侵襲的かつ簡易的に筋を評価する方法として、超音波画像から得られるエコー強度も評価に用いられるが12)、検査者ごとに測定技術が異なるため、結果の再現性には懸念が残るとされている11)。対して、BIA法は、生体内の微弱な電気抵抗から筋量や筋質を評価可能な機器であり、普及してきている評価法である13)。BIA法にて測定可能な位相角(Phase Angle:PA)は細胞の生理的機能レベルを反映するとされ、注目されている14)。PAは筋や水分等組織のボリューム全体を反映するResistanceと筋繊維の密度を示すReactanceにより作られる角度である。PAは筋力や身体機能に関係していることから15,16)、PAが高い値を示す対象は筋の密度が高く、良好な筋質を示すと考えられており、運動機能が良好な可能性がある。
PAに関する先行研究の多くは、全身のPAを指標としている17,18)。我々は過去に、プレフレイルとロバストの比較において、身体各部位のPAを測定し、下肢PAがバランスや歩行能力に関連することを明らかにした19)。これらのことから、上肢や下肢など測定部位により、PAは異なり、関連する運動機能が異なるのではないかと考えた。また、フレイルやロコモなどの老年期疾患を評価する方法として、質問紙があるが、質問紙の内容の多くは歩行や活動などの移動能力を評価しているため、PAに関しても上肢よりも下肢が関係する可能性が考えられる。これらの点を明らかにすることで、PAを用いた評価の際に、部位別に測定することの重要性および老年期疾患に関する筋の客観的評価における有効な評価指標を提案することができると考えた。
本研究の目的は地域在住高齢者を対象とし、上肢及び下肢のPAの差およびフレイル、ロコモの指標および運動機能との関係を調査することであった。
2.対象および方法
1)対象
測定期間は2022年9月から10月の期間であった。対象は地域での測定会を開催し募集した。対象の募集において、歩行補助具なく歩行可能かつ日常生活が自立しているという条件を設け、データの収集を行った。
2)方法
(1)研究デザインおよび測定項目
本研究の研究デザインは横断的観察研究であった。本研究の測定項目は筋質の指標として、身体各部位のPAを測定した。PAは全身、上肢、下肢にてそれぞれ算出した。運動機能は握力、立ち上がり時の床反力指数としてF/w、歩行能力の指標としてTimed up and Go test(TUG)を測定した。また質問紙を用いて、フレイルの評価として基本チェックリスト、ロコモの評価としてロコモ25、身体活動範囲としてLife Space Assessment(LSA)、転倒恐怖感としてModified Fall Efficacy Scale(M-FES)を評価した。
(2)PA
筋質の指標であるPAの測定はマルチ周波数8電極体組成計(TANITA、MC-780A-N)を用い、BIA法を用いて測定した。本測定機器は先行研究と同様であり19)、生体に90μA以下の微弱な交流電流を通電し、電気抵抗値を測定した。測定周波数は5、50、250kHzの3種類であった。測定肢位は立位にて、つま先とかかとの電極の上に裸足で立ち、体(あるいは腰)から数センチ離し腕を垂らしてハンドグリップを把持し、測定した(図1)。PAは50kHzにおけるXcとRをもとに、以下の計算式より算出した。
Phase Angle(°)=[arc tangent(Xc/R)×(180/π)]with resistance(R), reactance(Xc), and impedance (Z).
PAは絶対値で算出され、上肢および下肢の値は左右の平均値を算出した。
(3)TUG
TUGはPodsiadloとRichardsonにより開発された評価方法であり20)、椅子座位を開始姿勢とし、椅子から立ち上がり、3m先のポールを回り、再度座位になるまでの時間を測定する。課題は2回行い、対象には最大努力での課題遂行を促した。課題遂行時間が短い値を各対象の代表値とした。
(4)立ち上がり時の床反力指数
運動機能測定装置(タニタ、zaRitz)を用い、サンプリング80Hz、0.01kgf/s・kg-1単位で測定した。課題は椅子座位からの立ち上がり動作とし、最大努力での立ち上がりを3回実施した(図2)。課題動作時に得られる地面反力係数としてF/wを測定した。F/w(kgf・kg-1)は地面反力の最大値を体重で除した値であり、椅子立ち上がり動作時における鉛直方向の最大の踏み込みの力を反映している21)。3試行のうち、地面反力が最大増加を示した際の変化率を示す指標であるRFD8.75/w(kgf/s・kg-1)が最も高い時のF/wを採用した21)。RFD8.75/wは、地面反力が最大増加を記録した12.5msの前後37.5msを含めた計87.5msにおける増加量を1.0sに換算し、体重で除した値である。
(5)質問票
フレイルの評価として、基本チェックリストを用いた。基本チェックリストは2006年の介護予防事業の導入に際して厚生労働省が作成した指標であり、国際的にはkihon checklistとして普及が進んでいる指標である22)。25項目の二者択一形式の質問紙で構成されており、各質問に対する該当数でフレイルの重症度を判定する評価法である。
ロコモの評価として、ロコモ25を用いた。ロコモ25は日本整形外科学会が作成した評価指標であり、25問の質問により構成される23)。ロコモの程度を連続変数にて抽出可能であり、点数によりロコモの重症度も評価可能な指標である。
転倒恐怖感をM-FES24)を用いて評価した。M-FESは14項目の質問から構成される質問紙であり、各質問に対して、転倒恐怖感を0(全く自信が無い)から10点(完全に自信がある)にて自己評価する質問紙評価である。最大点数は140点であった。
身体活動はLSA25)を用いて評価した。LSAは、過去1カ月間の活動頻度、活動範囲、活動の自立度から点数を算出する評価法である。最大点数は120点であった。
(6)統計解析
得られたデータに対して、Shapiro-wilk検定を用いて、データの分布を確認した。上肢と下肢PAの差に関しては、Wilcoxonの符号付き順位検定を用いた。各PAと運動機能、フレイル、ロコモとの関係に関しては、ピアソンの積率相関係数もしくはスピアマンの順位相関係数を用い、関係性を検討した。各統計分析において、有意水準はp<0.05とした。
3.倫理的配慮
本研究は倫理的な配慮として、ヘルシンキ宣言にのっとり実施された。新潟万代病院の倫理委員会に承認された上で実施され(承認番号:106)、対象者には口頭および書面にて本研究について詳細に説明し、書面にて同意を得た上で実施された。
4.結果
1)対象の基本情報およびPA
測定期間において、72名測定し、体組成データエラー2名、60歳以下1名を除外した69名を解析対象とした(図3)。対象の基本情報は、平均年齢72.3±5.7歳、身長157.0±6.9cm、体重57.0±10.5kgであった(表1)。身体各部位のPAに関して、全身PAは4.7±0.5°、上肢PAは5.2±0.5°、下肢PAは4.2±0.6°であった。下肢PAは上肢PAと比較し、有意に小さかった(p<0.05)。
2)PAと測定項目の関係
各PAと運動機能、フレイル、ロコモとの関係について、下肢PAは握力(r0.457、p<0.001)、TUG(r-0.343、p0.004)、F/w(r0.473、p<0.001)、基本チェックリスト(r-0.259、p0.032)、ロコモ25(r-0.312、p0.009)と相関があった。すべての項目と関係したのは下肢PAのみだった(表2)。
5.考察
本研究の目的は地域在住高齢者を対象とし、上肢及び下肢のPAの差およびフレイル、ロコモの指標および運動機能との関係を調査することであった。本研究結果より、高齢者の下肢PAは上肢PAよりも有意に低下していた。さらに、下肢PAは唯一、本研究で測定した運動機能およびフレイル、ロコモの指標と関係していた。本研究の新規性は日本人の高齢者を対象とし、PAを部位別に測定し、上肢と下肢の差および運動機能、老年期疾患との関係を検討した点である。PAは上肢および下肢で値が異なることから、目的に応じて評価すべき項目であることが示唆された。また、下肢PAは唯一すべての運動機能項目、フレイルおよびロコモの指標と関係したことから、歩行や立ち上がりなどの動作や移動能力が反映される評価においては下肢PAの評価が有効であることが考えられた。
本研究の対象について、フレイルの指標である基本チェックリストは3.0±2.2点であった。日本人を対象とした基本チェックリストのカットオフは8項目以上の該当でフレイル、4−7項目の該当でプレフレイル、3項目以下でロバストとされている26)。そのため、本研究の対象はおおむねロバストからプレフレイルであったことが考えられた。また、ロコモの指標であるロコモ25は8.3±8.3点であり、先行研究におけるロコモに関するカットオフは16点とされており23)、本研究対象はロコモの程度も軽い対象が多かった。LSAは120点中103.0±17.8点、M-FESは140点中136.4±7.5点であり、十分な活動範囲を有し、転倒恐怖感が乏しい対象であった。これらのことから、本研究の対象に関して、質問紙評価より老年期疾患の程度は軽度であり、活動的な生活を過ごされている対象が多かったことが考えられた。
本研究では筋質の指標として身体各部位のPAを測定した。PAに関する先行研究の多くは全身を指標としているが17,18)、人種によっても異なる値を示す指標である。日本人を対象とした報告では、Uemuraら27)は平均年齢72.6±4.8歳の205名を測定し、PAは3.9-6.7°であったと報告している。Hommaら19)は平均年齢71.47±4.5歳の19名を測定し、PAは4.68±0.48°であったと報告しており、本研究で得られた値と類似していたことから、妥当な値が測定できたと考えた。
部位別のPAの値に関しては、上肢より下肢PAが有意に低値であり、身体の各部位においてPAが異なる可能性が示唆された。加齢に伴う筋の変性は、上肢よりも下肢に先行して生じることから28)、本研究で得られた上肢および下肢PAの差は、この加齢に伴う変化を反映していると考えた。さらに下肢PAは他のPAと異なり、すべての評価項目と関係した。本研究で評価した運動機能は握力、TUG、立ち上がり時の床反力指数であったが、握力を除く項目は下肢の筋機能を反映する項目であった。握力に関しては、全身の筋力を反映する指標でもあり、膝伸展筋力との相関もあることから29)、下肢PAにも関連したと考えた。フレイル、ロコモの評価は基本チェックリストおよびロコモ25を用いたが、これらの質問紙は歩行や移動、身体活動に関する項目が多く、下肢の筋機能が大きく関連することが考えられたことから、下肢PAが関係したと考えた。
本研究の遂行により、PAは測定部位で値が異なり、関連する指標も異なることが明らかとなった。本研究は日本人を対象とし、各部位のPAおよび運動機能、老年期疾患との関係を検討した初めての研究である。今後の臨床への応用として、PAは各種の健康有害転帰に関連するとされている15,16,30)。さらに、本研究にて歩行や移動など、自立した日常生活を送る上で重要な活動に関連する評価指標として、下肢PAが有効である可能性が示唆されたことから、目的に応じた効率的な評価に応用可能な知見であったと考える。また、本研究の対象はフレイル、ロコモの程度が軽度であり、下肢PAが歩行や立ち上がり機能、老年期疾患の指標と関連したことから、自立した生活を促す際の有効な介入点になる可能性が考えられ、今後は介入研究などの追加の調査を継続した調査が必要であると考える。
本研究の限界として、地域での測定であったため、対象の既往歴などの医学的な観点からの詳細な病歴の聴取が困難であった。本研究の対象の募集は、自立した生活を送っており、独歩可能という条件を設けたが、どのような疾患に罹患していたか把握が困難であった。疾患を有する部位や状況においては、PAの測定や運動機能にも影響を与える可能性が考えられる。また、PAは男性と女性で値が異なるが、対象者数が少なく、性別を考慮した分析が困難であった。これらのことから、今後は対象者数を増やすとともに、医学的な観点、性別を考慮した分析を実施する必要があると考える。
6.結論
PAは測定部位により値および関連する項目が異なる可能性が示唆された。歩行や立ち上がりなど下肢機能を評価する項目および内包する評価指標においては下肢PAの評価が重要であることが示唆された。
7.謝辞
本研究は新潟市医師会地域医療研究助成(GC03820221)の支援を受け遂行された。研究サポートとして、TANITA社より測定機器の貸し出しをいただいた。
8.引用
1)Gu D, Andreev K and Dupre ME: Major trends in population growth around the world. China CDC Wkly, 3(28): 604, 2021.
2)Murayama H, Kobayashi E, et al.: National prevalence of frailty in the older Japanese population: Findings from a nationally representative survey. Arch Gerontol Geriatr, 91: 104220, 2020.
3)Cheng X, Yang Y, et al.: Population ageing and mortality during 1990-2017: a global decomposition analysis. PLoS med, 17(6): e1003138, 2020.
4)Slee A, Birc D and Stokoe D: Bioelectrical impedance vector analysis, phase-angle assessment and relationship with malnutrition risk in a cohort of frail older hospital patients in the United Kingdom. Nutrition, 31: 132-137, 2015.
5)Nakamura K: A “super-aged” society and the “locomotive syndrome”. J Orthop Sci, 13: 1-2, 2008.
6)Nakamura K: The concept and treatment of locomotive syndrome: its acceptance and spread in Japan. J Orthop Sci, 16: 489-491, 2011.
7)Chen LK, Liu LK, et al.: Sarcopenia in Asia: consensus report of the Asian Working Group for Sarcopenia. J Am Med Dir Assoc, 15: 95-101, 2014.
8)Karampinos DC, Baum T, et al.: Characterization of the regional distribution of skeletal muscle adipose tissue in type 2 diabetes using chemical shift-based water/fat separation. J Magn Reson Imaging, 35(4): 899-907, 2012.
9)Hamaguchi Y, Kaido T, et al.: Impact of skeletal muscle mass index, intramuscular adipose tissue content, and visceral to subcutaneous adipose tissue area ratio on early mortality of living donor liver transplantation. Transplantation, 101: 565-574, 2017.
10)Goodpaster BH, Kelley DE, et al.: Skeletal muscle attenuation determined by computed tomography is associated with skeletal muscle lipid content. J Appl Physiol(1985), 89: 104-110, 2000.
11)Akamatsu Y, Kusakabe T, et al.: Phase angle from bioelectrical impedance analysis is a useful indicator of muscle quality. J Cachexia Sarcopenia Muscle, 13(1): 180-189, 2022.
12)Fukumoto Y, Ikezoe T, et al.: Skeletal muscle quality assessed from echo intensity is associated with muscle strength of middle-aged and elderly persons. Eur J Appl Physiol, 112: 1519-1525, 2012.
13)Kyle UG, Bosaeus I, et al.: Bioelectrical impedance analysis-part II: utilization in clinical practice. Clin Nutr, 23: 1430-1453, 2004.
14)Norman K, Stobaus N, et al.: Bioelectrical phase angle and impedance vector analysis-clinical relevance and applicability of impedance parameters. Clin Nutr, 31: 854-861, 2012.
15)Basile C, Della-Morte D, et al.: Phase angle as bioelectrical marker to identify elderly patients at risk of sarcopenia. Exp Gerontol, 58: 43-46, 2014.
16)Yamada M, Kimura Y, et al.: Phase angle is a useful indicator for muscle function in older adults. J Nutr Health Ageing, 23: 251-255, 2019.
17)Campa F, Silva AM and Toselli S: Changes in phase angle and handgrip strength induced by suspension training in older women. Int J Sports Med, 39: 442-449, 2018.
18)Slee A, Birc D and Stokoe D: Bioelectrical impedance vector analysis, phase-angle assessment and relationship with malnutrition risk in a cohort of frail older hospital patients in the United Kingdom. Nutrition, 31: 132-137, 2015.
19)Homma D, Minato I, et al.: Analysis of Phase Angle and Balance and Gait Functions in Pre-Frail Individuals: A Cross-Sectional Observational Study. Acta Med Okayama, 77(1): 21-27, 2023.
20)Podsiadlo D and Richardson S: The timed “Up & Go”: a test of basic functional mobility for frail elderly persons. J Am Geriatr Soc, 39: 142-148, 1991.
21)Kera T, Kawai H, et al.: Association between ground reaction force in sit-to-stand motion and falls in community-dwelling older Japanese individuals. Arch Gerontol Geriatr, 91: 104221, 2020.
22)Sewo S, Priscila Y, et al.: Systematic review of the Kihon Checklist: Is it a reliable assessment of frailty?. Geriatr Gerontol Int, 16.8: 893-902, 2016.
23)Seichi A, Hoshino Y, et al.: Development of a screening tool for risk of locomotive syndrome in the elderly: the 25-question Geriatric Locomotive Function Scale. J Orthop Sci, 17: 163-172, 2012.
24)Hill KD, Schwarz JA, et al.: Fear of falling revisited. Arch Phys Med Rehabil 77: 1025-1029, 1996.
25)Baker PS, Bodner EV and Allman RM: Measuring life-space mobility in community-dwelling older adults. J Am Geriatr Soc, 51: 1610-1614, 2003.
26)Satake S, Senda K, et al.: Validity of the K ihon Checklist for assessing frailty status. Geriatr Gerontol Int, 16(6): 709-715, 2016.
27)Uemura K, Yamada M and Okamoto H: Association of bioimpedance phase angle and prospective falls in older adults. Geriatr Gerontol Int, 19: 503-507, 2019.
28)Hughes VA, Frontera WR, et al.: Longitudinal muscle strength changes in older adults: influence of muscle mass, physical activity, and health. J Gerontol A Biol Sci Med Sci, 56: B209-B217, 2001.
29)Kuh D, Bassey EJ, et al.: Grip strength, postural control, and functional leg power in a representative cohort of British men and women: associations with physical activity, health status, and socioeconomic conditions. J Gerontol A Biol Sci Med Sci, 60: 224-231, 2005.
30)Yamada Y, Buehring B, et al.: Electrical properties assessed by bioelectrical impedance spectroscopy as biomarkers of age-related loss of skeletal muscle quantity and quality. J Gerontol A Biol Sci Med Sci, 72(9): 1180-1186, 2017.
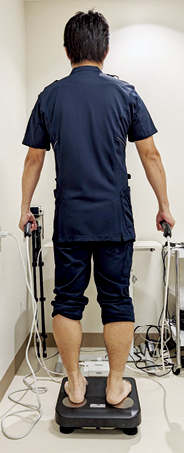
図1 多周波生体電気インピーダンス法でのPAの測定
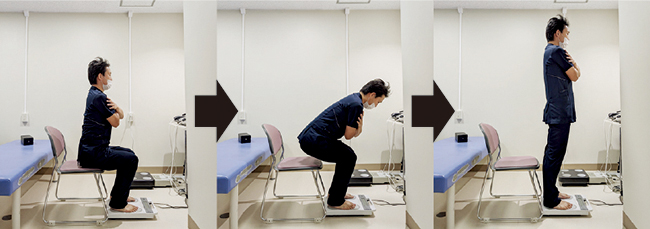
図2 立ち上がり時の床反力指数の測定
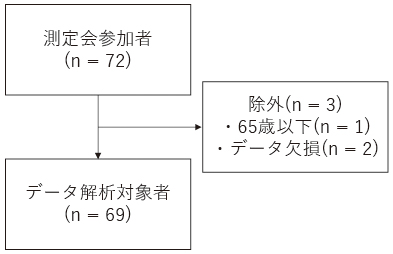
図3 対象について

表1 対象者の基本情報
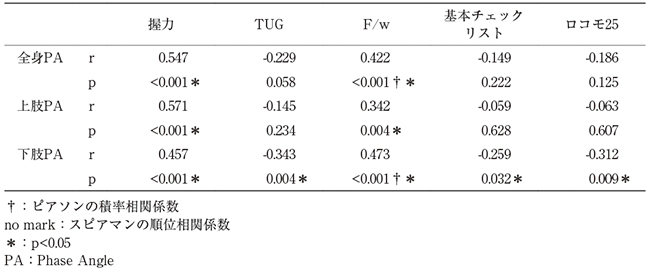
表2 身体各部位のPAと測定項目との関係
(令和5年11月号)