新潟市医師会報より

感覚器リハビリテーション介入による認知機能低下予防に関する研究 ~補聴器装用の影響について
富山大学医学部 耳鼻咽喉科頭頸部外科 教授
森田 由香
はじめに
我が国では近年高齢化が進み、65歳以上の人口が28%と世界一の超高齢社会となっている。加齢に伴う運動機能や感覚機能の低下は、高齢者のQOLに大きく影響している。聴器・前庭器を含む末梢内耳の加齢変化は聴覚・平衡覚の低下のみならず、高次脳機能の低下をも引き起こすことが懸念されている。そして、加齢に伴う認知機能低下は、患者本人だけではなく、家族、また介護支援の必要性など、社会的影響は多大である。現状では、一旦発症した認知機能障害に対する有効な治療方法はないため、認知症の発症予防、進行防止手段の開発が望まれている。
そこで、まず耳鼻咽喉科が取り扱う聴覚、平衡感覚、嗅覚機能と認知機能低下の関係性を検証し、ついで認知機能低下を予防する手段を提案したいと考えた。感覚機能の低下を予防する、あるいは低下した感覚機能を補填することで認知機能の低下を予防できれば、補聴器や人工内耳、前庭リハビリテーション、嗅覚リハビリテーションなど、すでに我々が実臨床で疾患に対して利用している治療ストラテジーが予防医学(=認知症予防)にも応用できることとなる。さらに感覚機能の維持は認知症のみならず、高齢者に比較的多くみられるうつやアパシー、それに続発する行動学上の問題解決の一役を担う可能性もある。これらは、高騰する医療費の抑制にもつながるため、社会的に大きなインパクトがある。
本稿では、補聴器外来を受診した患者について、聴覚機能と認知機能の関係について検証し、補聴器装用が認知機能やQOLに与える影響について検討した結果を報告する。なお本研究は新潟大学倫理審査委員会での承認を得て実施した(承認番号No. 2020-0196)。
対象と方法
2020年8月から2022年7月の2年間に、新潟大学耳鼻咽喉科及び関連施設における補聴器外来を受診し、本研究に参加同意が得られた84名である1)。すでに補聴器装用中の患者(補聴器装用群)42名とこれから補聴器を装用する患者(補聴器未使用群)42名の2群について、聴力、認知機能、QOLスコア、フレイルスコア、うつ不安スコアを比較した。聴力は純音聴力検査(良聴耳、250、500、1000、2000、4000、8000Hzの6分法平均)、語音弁別検査で評価した。認知機能はMini-mental state examination(MMSE)を用い、27点以上を正常、26~24点を認知機能軽度低下疑い、23点以下を認知機能低下疑いとした。QOLはSF36ver2を用い、8つの下位項目(身体機能、日常役割機能(身体)、体の痛み、全体的健康感、活力、社会的生活機能、日常役割機能(精神)、心の健康)と3つのコンポーネントサマリースコア(身体的健康度、精神的健康度、役割/社会的健康度)について、公表されている地域住民のデータと比較した。フレイルは厚生労働省が作成した基本チェックリストを用い、0~3点を健常、4~7点をプレフレイル、8点以上をフレイルと判定した。うつ不安はHospital Anxiety and Depression Scale(HADS)を用い、うつ、不安についてそれぞれ11点以上をうつまたは不安ありと判定した。
統計学的解析は、カテゴリー変数はχ二乗検定を、連続変数はMann-Whitney UテストまたはKruskal-Wallisテストを用いた。また、2変数の相関については、Spearman相関係数を算出した。すべての解析は、IBM SPSS Statistics for Windows, version 28.0を用い、p<0.05で有意と判定した。
結果
対象者84名の詳細を表1に示した。平均年齢は74.5±6.5歳で、男性46名、女性38名であった。純音聴力検査では平均50.6±12.1dB、語音弁別能は74.5±19.4%と中等度難聴を認めた。認知機能について、MMSEは52.4%で27点以上と正常範囲であったが、40名(47.6%)は26点以下と軽度低下疑いまたは低下疑いであった。うつ不安に関して、6.1%で不安、19.5%でうつの可能性、7.3%で不安、9.8%でうつを認めた。フレイルに関しては、健常は31.3%に留まり、43.4%、25.3%でプレフレイル、フレイルと判定された。SF36ver2によるQOLスコアの各項目を同年代地域住民と難聴者で比較した(表2)。その結果、日常役割機能(身体)、体の痛み、全体的健康感、活力、日常役割機能(精神)、心の健康の6項目とコンポーネントサマリースコアのうち精神的健康度は、難聴者において、有意に低下していた。
次に補聴器未使用群と装用群で、各項目を比較した(表3)。平均年齢は、未使用群73.1±6.6歳、装用群は76.0±6.1歳、純音聴力検査は、それぞれ、48.4±13.0dB、52.9±10.8dBであり、装用群は未使用群に比べて、有意に年齢は高く、難聴は高度であった。一方、MMSEはそれぞれ27.1±2.5点、26.3±3.1点であり、2群間に有意な違いを認めなかった。QOLスコアに関しては、活力と精神的健康度が装用群で有意にスコアが高かった。一方、うつ不安スコア、フレイルスコアは2群間に有意な差を認めなかった。また、それぞれの群において、認知機能と聴力の相関を検討した(図1)。その結果、未使用群(図1A)、B))では純音聴力はr=0.313(p=0.044)とゆるやかな相関を、語音聴力はr=0.615(p<0.001)と相関を認めたが、装用群(図1C)、D))はいずれも相関はなかった。
最後に、補聴器装用開始後の変化について、未使用群のうち、1年後の検査が可能であった24名について、補聴器装用前後での各スコアを比較した(表4)。認知機能、聴力、うつ不安スコア、フレイルスコアに関しては有意な変化は認めなかった。一方、QOLに関しては、活力、心の健康の2項目について、補聴器装用後1年で有意な改善をみとめた。コンポーネントサマリースコアについては、精神的健康度は有意な改善を認めたが、身体的健康度は有意に悪化した。
考察
一般的に、感覚、身体、および精神機能は年齢とともに低下する。近年、難聴の存在が認知機能低下に影響することが報告されている2-6)。補聴器を必要とする聴覚障害の高齢者において、認知機能の低下(MMSE≦26)を疑われたのは47.6%と約半数にのぼり、13.4%に不安(HADS-A)が、29.3%にうつ(HADS-D)を認めた(表1)。これらの割合は、同じ年代の一般地域住民と比較して高かった7)。さらに、プレフレイルが43.4%、フレイルが25.3%であり、本邦における同年代地域住民のフレイルの有病率(約11%)8)と比べて頻度が高かった。QOLに関して、聴覚障害の高齢者は、SF36ver2の8項目のうち6項目のスコアが、またコンポーネントサマリースコアでは、精神的健康度が、同年代の地域住民と比較して有意に低かった(表2)。以上より、聴覚障害のある高齢者は、認知機能の低下、うつ、不安、フレイルの割合が高く、QOLが低下している例が多いことが明らかとなった。これらの問題に適切に介入することは、健康寿命の延伸に重要であると考えられる。
難聴への介入手段として、最も一般的な手段は補聴器装用である。Lancet誌の報告では、認知症の40%は適切な介入によってその発症を回避することができ、そのうち難聴への介入が8%ともっとも高い割合であることが示された9)。つまり補聴器装用によって認知機能低下の予防、認知機能の維持できる可能性がある。今回の検討で、補聴器装用者は、年齢が高く、その純音聴力は未使用者よりも悪かったにもかかわらず、認知機能(MMSEスコア)は両者の間で差がなかった(表3)。図1A)と1B)に示すように、未使用者では、MMSEスコアは純音聴力、語音聴力と相関を認めた。これまでの研究で難聴と認知機能の低下が関連していることが示されており、妥当な結果といえる2-6)。しかし、装用者ではこの相関がみられなかった(図1C)、1D))。この結果から、補聴器装用による難聴への介入効果により聞き取りが向上し、認知機能の維持に寄与した可能性が示唆され、補聴器装用は難聴者における認知機能の低下を予防する一手段になりうると考えられた。
QOLに関しては、SF36ver2の活力のスコアと精神的健康度は補聴器装用者の方が未使用者よりも有意に高かった。これは補聴器装用が聞き取りを改善し積極的に行動する意欲を高める可能性があることを示唆すると考えられた。さらに、未使用者が補聴器装用を開始して1年後には、QOL(活力、心の健康、精神的健康度)の改善を認めており、補聴器装用はQOL改善に有効な手段であることが示された。
一方、フレイル、うつ不安に関しては、いずれも補聴器装用者と未使用者の間で差はなかった(表3)。また、未使用者の装用開始1年後においても、フレイル、うつ不安スコアに変化は見られなかった。単に補聴器装用だけではフレイルやうつ不安を改善するのに十分ではない可能性が考えられるが、経過観察期間が短いことも一因といえる。今後は長期に経過を観察し、難聴者の補聴器装用後の認知機能、QOL、フレイル、うつ不安に関して、これらの相互関係も含めて検討を要する。
結論
聴覚障害をもつ高齢者は、認知機能が低下し、うつ不安症状、フレイルの頻度が高く、QOLも低い傾向にある。補聴器装用者は未使用者にくらべ、認知機能が維持されており、難聴に適切に介入、つまり補聴器装用による聴覚管理によって、健康寿命延伸の可能性が示唆された。さらに、補聴器装用開始によって、QOL、特に精神的健康度について比較的短期間で改善できることが示された。以上より、難聴に積極的に介入することによって、フレイル予防、ひきこもり、うつなどの高齢者がかかえる多くの問題を解決する一手段になりうると考えられる。しかし、補聴器は必要であっても価格面で購入に至らない場合が少なくない。欧米各国のように、社会保障の一環として、補聴器を含めた聴覚保障を行政にも取り組んでいただけるよう働きかけていきたい。
謝辞:本研究は新潟市医師会地域医療研究助成(GC03020203)の支援を受けた。
Acknowledgments: This work was supported (in part) by Grants-in-Aid for The Community Health by The Medical Association of Niigata City (GC03020203)
参考文献
1 )Morita Y, Yagi C, Wada T, et al.: The impact of hearing aids on cognitive function and quality of life in patients with hearing impairment: a cross-sectional study. ANL in press.
2 )Lin FR, Yaffe K, Xia J, et al: Hearing Loss and Cognitive Decline Among Older Adults. JAMA Intern Med, 173:293-299, 2013.
3 )Thomson RS, Auduong P, Miller AT, Gurgel RK: Hearing loss as a risk factor for dementia: a systematic review. Laryngoscope Investig Otolaryngol, 2:69-79, 2017.
4 )Loughrey DG, Kelly ME, Kelley GA, Brennan S, Lawlor BA: Association of age-related hearing loss with cognitive function, cognitive impairment, and dementia: a systematic review and meta-analysis. JAMA Otolaryngol Head Neck Surg, 144:115-126, 2018.
5 )Panza F, Solfrizzi V, Logroscino G: Age-related hearing impairment-a risk factor and frailty marker for dementia and AD. Nat Rev Neurol, 11:166-175, 2015.
6 )Morita Y, Sasaki T, Takahashi K, et al: Age-related Hearing Loss Is Strongly Associated With Cognitive Decline Regardless of the APOE4 Polymorphism. Otol Neurotol, 40:1263-1267, 2019.
7 )Cho S, Park S, Takahashi S, Yoshiuchi K, Shephard RJ, Aoyagi Y: Changes in and Interactions between Physical and Mental Health in Older Japanese: The Nakanojo Study. Gerontology, 65:340-352, 2019.
8 )Nakakubo S, Doi T, Makizako H, et al: Association of sleep condition and social frailty in community-dwelling older people. Geriatr Gerontol Int, 19:885-889, 2019.
9 )Livingston G, Sommerlad A, Orgeta V, et al: Dementia prevention, intervention, and care. Lancet, 390:2673-2734, 2017.
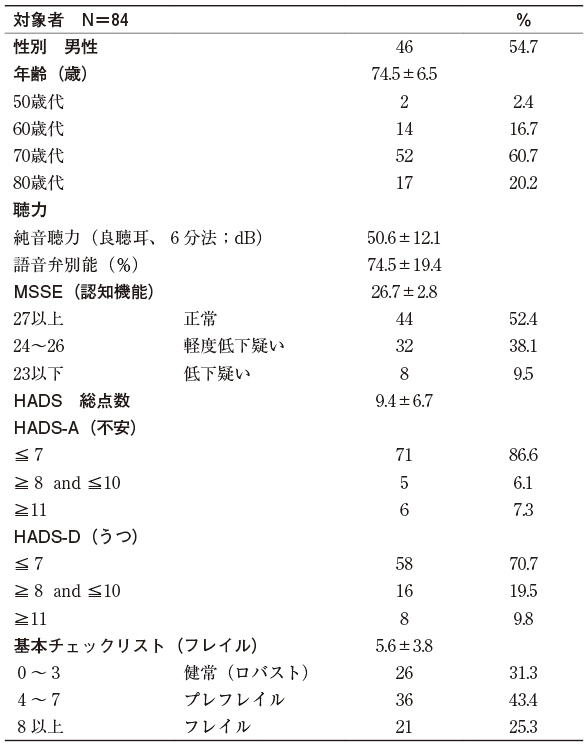
表1
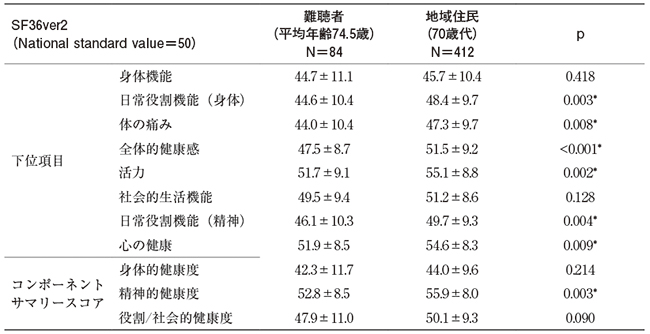
表2 SF36ver2によるQOL評価同世代一般住民との比較
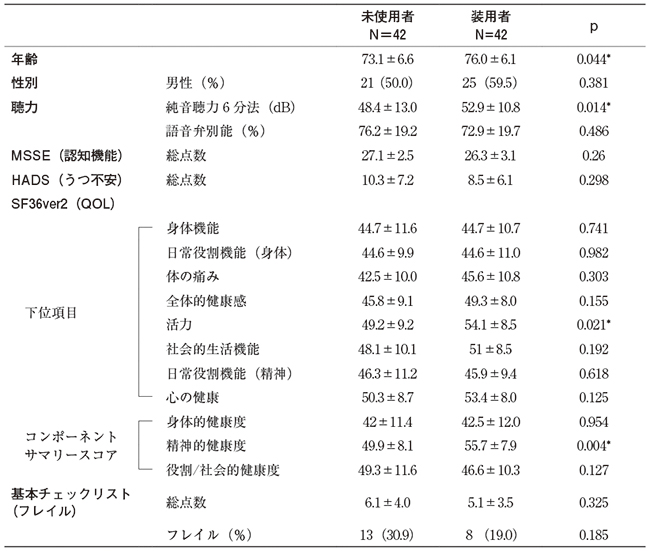
表3 補聴器装用有無別の比較
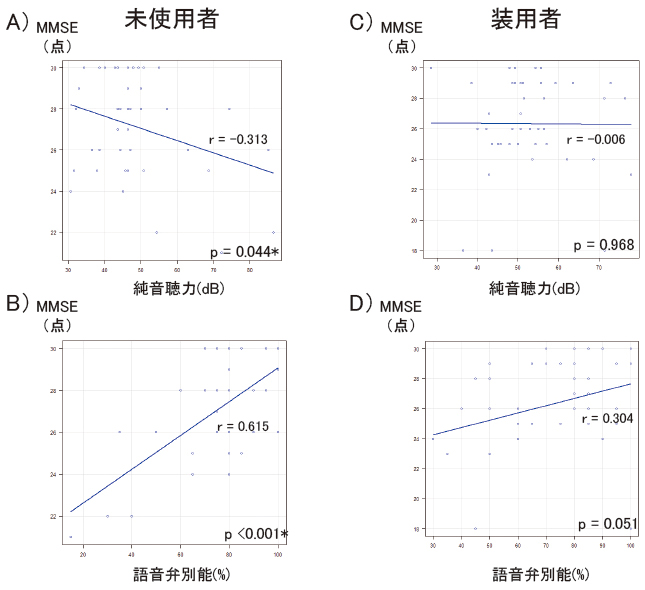
図1 難聴者の聴力と認知機能(MMSE)の関連
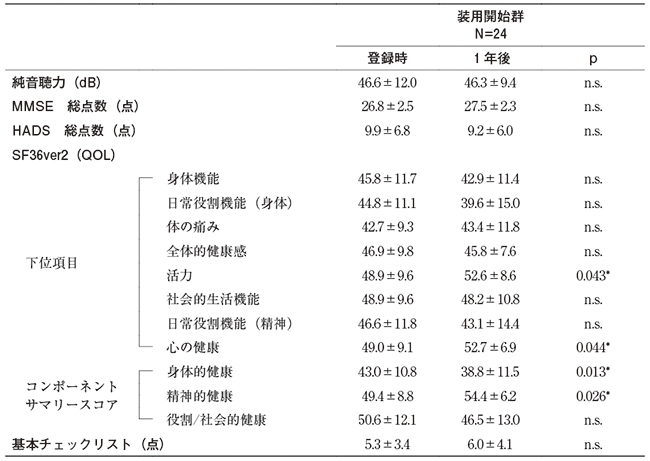
表4 補聴器装用開始後1年での変化
(令和6年5月号)