新潟市医師会報より

内視鏡検診発見の多発胃癌
新潟市民病院 医療技術部 検査診断科 内科
古川 浩一
2024年12日12日に開催の新潟市医師会内視鏡検診研修会につき主題内容に沿って報告する。
はじめに
胃がん内視鏡検診により胃癌死亡を減らすためには、できるだけ根治の可能性の高い段階で胃癌を発見するこが求められている。早期、特に粘膜内癌の状態で発見できれば胃の局所切除、それも粘膜切除のみで根治が可能な場合もあり、内視鏡による侵襲性の低い治療で高齢者や種々の合併症を有する症例にも対応が可能である。さらに術後も消化器官としての胃が残ることにより、生活の質を落とすことなく復帰が可能となる。その一方で胃の残存によりその後の異時性胃癌の発生も考慮しなければならない。
胃癌はほぼ同時性に発生し、異時性の胃癌の指摘は見落とし癌が発見されると解釈される場合もあるが、発癌のポテンシャルの高い胃粘膜が残ることによる異時多発は少なからず存在する。今回、これら多発病変について再考し、内視鏡治療の対象となった自験例を提示しながら、胃がん内視鏡検診における多発病変への注意点を共有する。
多発胃癌とは
多発癌とはどのような状態を示すのか改めて定義づけは複雑である。胃癌について用いられる用語だけでも多重癌(Multiple Primaries)、多中心性(Multicentric)、多発・多病巣(Multifocal)、同時性(Simultaneous)、同時期性(Synchronous)、異時性(Metachronous)、非同時期性(Non-synchronous)と表現は多岐にわたり、転移性ではない複数病変に対して多発癌をあらわすもののそれぞれ意味合いも微妙に異なる。
北米で最も大規模な癌登録の一つであるSEER:Surveillance Epidemiology and End Results(アメリカでの癌の罹患率や生存率、死亡率等、癌に関する統計データを収集。アメリカの人口の約26%をカバー)において、「同時期性」と「異時性」は「2か月以内」と「2か月以上」に相当するとはしているものの、様々な癌腫も扱う上でのかなり便宜的な区分になり、実臨床、特に胃癌診療とはかけ離れた実感である。世界的にも権威ある癌登録のIACA:International Association of Cancer Registries(130を超える国・地域を代表する590機関(2017年10月現在)で構成され、癌登録・統計に関するルール設定。個別の癌登録機関のデータ比較による研究(5大陸のがん罹患等)、対がん政策の提言につながる研究を推進。世界保健機関(WHO)や、国際対がん連合(UICC)、欧州がん登録ネットワーク(ENCR)とも協働)では多発に関して異時性、同時性について基準を定めていない。本邦の大腸癌取り扱い規約では便宜的に1年未満を「同時性」、1年以上を「異時性」としている。胃癌については全国胃癌登録データコードEMR/ESD症例登録においては再発とは区別し異時性多発胃癌の追加記載の形式で登録がなされている。しかし、ここでも異時性の発見間隔には規定がないことから、先行する病変と遅れて発見された病変との関連は同時性、異時性ともに個々の報告毎に定義され分類されているのが現状である。
胃癌の多発において切除胃の病理学的検討ではさかのぼれば50%という報告も見られたが、術前検査の精度向上とともに近年の報告では同時多発胃癌5.7~23%程度とされる1,2)。しかし、いまだにそれらの多発癌の術前診断による拾い上げ率は53%~68.5%認められるとの報告もある3,4)。したがって、内視鏡治療の対象となる早期胃癌においても異時性多発は拾い上げのなかった同時性多発の見逃しが含まれるものと考えられる。
これらの結果をさらに裏づける報告として、早期胃癌の同時性・異時性多発の頻度に関する報告には大きな差があり、同時性多発8.5~16.5%に対し異時性多発2.1~6.8%であるものの、それぞれの報告例を比較すると同時多発の少ない報告では異時性多発の頻度が高く、同時発見の多い報告では異時性多発の頻度が低い傾向がある。それぞれの報告の同時性多発、異時性多発をあわせた頻度は、観察期間の相異にも関わらず14.6~18.4%と頻度の差は小さくなる5-7)。以上より異時性多発の頻度差は、同時性多発の見逃しが原因の主たるものと予想される。
多発胃癌の発生リスク
次に、多発胃癌の特徴から発生リスクについて考察する。検診でしばしば遭遇するESD適応病変の早期胃癌での検討では、主病変と副病変の一致率が報告されている。肉眼型の一致率:同時多発78%、異時多発36.4%、発見領域の一致率:同時多発64.2%、異時多発27.3%、異時発見の2病変目はL領域、特に後壁が多いとされ、いわゆる分化型腺癌、粘膜内癌の発見はそれ自体がリスクの指標であり、主病変に隣接した部位に、色調や形状が似通った副病変が高率に存在することを意識して検診時の観察を行う必要がある8)。多発早期胃癌における主病変と副病変の形態、色調、部位や組織型の類似性は古くは手術症例やEMR症例でも数多く報告がなされている9,10)。さらに詳細な副病変の分布を検討した報告では主病変の中心を原点にして前壁と後壁の分布はほぼ半数、口側、肛門側の分布もほぼ半数であり副病変は均一に存在し局在性はみられず、主病変と副病変の中心間の距離については、平均値は5.2cm、5cm未満に74例(55%)、5~10cmに52例(39%)、10cm以上に8例(6%)存在し、分化型、未分化型いずれの組織型でも副病変の位置の分布について差異は認めなかったと報告されている(図1)11)。以上の点から検診時に胃癌を発見した際はさらに注意深く周囲観察を行い副病変の発見に努めることが重要である。
さらに、多発胃癌と単発胃癌の多変量解析による病理学的因子より検討した報告もなされており、スコアー化による高リスク群の絞り込みも提案されている(表1)12)。病理学的因子とはいえ病理診断によらずとも関連したリスクの拾い上げは可能であり、病巣周囲の腸上皮化成程度(高度)、粘膜下異所性胃腺、性別(男性)、年齢(65歳以上)、深達度(SM)、萎縮性胃炎の広がり(高度)などを加算可能であった場合は最高8点まで集計できることから、副病変を見落とし癌とさせないために内視鏡検診の心構えとして利用することも有益といえる。
見落とし癌の特徴
多発病変の胃がん内視鏡検診を行う上で副病変を見落とし癌としないためにも、あらためて見落とし癌についての特徴を概説する。
胃がん検診内視鏡検査での見落としとは大きくPerceptual error:病変が視野に入っても病変として認識しないための見落としと、Exposure error:病変の存在部位を見ていないことによる見落としの二つに分けて主たる特徴と注意点を確認してみたい13)。
まず、Perceptual errorとしては①病変径が12mm以下の小病変、②周囲粘膜との色調差が少ない正色調の病変、③観察の制限が発生しやすい部位、大弯側病変(見下ろし観察に可能だが遠景になることが多いため)があげられる。次にExposure errorとしては①胃体部後壁、②胃角部周囲、③前庭部などの領域での観察があげられている。特に、胃体部後壁の見落としは経験の浅い内視鏡医のみに発生しやすいといわれている。一方、胃角部周囲および前庭部は術者経験によらず発生し、接線方向での観察が多いことが要因と考えられている。また、前庭部は容易に観察可能だがひだ裏や蠕動により死角が発生しやすいことが影響していると考えられる。これらの特徴を踏まえ意識的に対象領域の観察を行うことが重要といえる。
検診症例の多発胃癌
症例1 60歳代、20XX年検診にて病変指摘されESD実施。翌20XX+1年に前庭部前壁に病変指摘(黄色矢印)。病変は遡って確認可能でともに類似の発赤調、形態もⅡaの分化型腺癌病変。
症例2 70歳代、同時多発病変(黄色矢印)。検診では体部前壁1病変の指摘ではあったが、インジゴ散布により腫瘍径の違いはあるが組織型、平坦隆起、色調類似の多発する分化型腺癌病変が明瞭化。
症例3 70歳代、20YY年に検診にて2病変(黄色矢印)指摘され、ESD施行。20YY+2年にも1病変(黄色矢印)指摘されESD実施。さらに20YY+3年にも1病変(黄色矢印)をESD。幸い先行するESDによる潰瘍瘢痕による切除の制限はなかったものの、本来すべての病変を認識し、治療範囲や切除の手順など計画することが望ましい。
多発胃癌の原因について話題
小林らは内視鏡治療後に残された胃粘膜は、異時性多発癌が好発する環境にあるとされてきたが、それは単に同時性多発胃癌が潜在しただけの可能性が高く、異時性多発癌の発生リスクは10年を超えて永続するものではないと予想されると総括している14)。我々が参加したトライアルの追跡調査でも異時性多発の胃癌は徐々に減少することが確認されている15,16)。しかしながら国立がんセンター中央病院 小田らはピロリ菌が胃癌を誘発する仕組みは、胃粘膜細胞の遺伝子に突然変異やDNAメチル化異常をもたらすことであり、ピロリ菌除菌は胃癌の一次予防として有効と考えられるが、その後も胃癌は一定頻度(年率0.4~0.5%)で発生し、早期胃癌の内視鏡治療後も一定の確率(年率2.0~2.5%)で別の胃癌が発生すると報告している(図2)17,18)。昨年、東北大学と理研ジェネシスから組織のDNAメチル化検出のキットが国内製造販売承認となった。大腸癌では高メチル(High methylated colorectal cancer;HMCG)と低メチル(Low methylated colorectal cancer;LMCC)が判定可能となり新たなバイオマーカーとして実臨床での利用が始まった19)。ピロリ感染状況、萎縮評価に加え胃粘膜の癌ポテンシャルの直接測定による、より精度の高いリスク層別と胃癌検診の効率化がなされることへの発展を期待したい。
まとめ
1.内視鏡検査にて胃癌を発見した場合、おおよそ10%以上の確率で副病変が存在する
2.病変が視野に入っても病変として認識しないために見落としがある
3.病変の存在部位を見ていないことによる見落としがある
4.多発胃癌のリスクが高いグループが存在する
5.多発胃癌のリスクは少なくとも10年程度は維持される
6.多発病変には形態の類似性や近距離での発生などの特徴が認められる
7.内視鏡検査は制限された時間内の判断が求められ集中力が必要である一方、集中にともない関心領域以外の判断力の低下も発生するためさらに注意が必要
8.対策は定期的な内視鏡検査と丁寧な観察につきる
9.積極的な研修会参加、症例検討会の利用、AIの活用なども有効である
参考文献
1)Honmyo U, Misumi A, Murakami A, et al. Clinicopathological analysis of synchronous multiple gastric carcinoma. Eur J Surg Oncol 15: 316-321, 1989
2)Noguchi Y, Ohta H, Takagi K, et al. Synchronous multiple early gastric carcinoma
3)Kodera Y, Yamamura Y, Torii A, et al. Incidence, diagnosis and significance of multiple gastric cancer. zBr J Sur 82: 1540-1543, 1995
4)野見山祐次,渕上忠彦,岩下明徳ほか 多発胃癌の検討─臨床診断の立場から 胃と腸 29: 657-665, 1994
5)多田正広,桧垣真吾,松本祐輔ほか 術後経過から見た早期胃癌内視鏡的根治切除の限界と対策(特に、同時・異時性多発病変の検討) 胃と腸 28: 1441-1451, 1993
6)横井千寿,中島健,後藤田卓志ほか.胃癌EMR後の異時性多発を考える.胃と腸;40: 1602-8, 2005
7)Aoi T, Marusawa H, Sato T et al. Risk of subsequent development of gastric cancer in patients with previous gastric epithelial neoplasia. GUT; 55: 588-9, 2006x
8)岩渕三哉,渡辺英伸.多発早期胃癌の特徴と診断.日本臨床 54: 1217-23, 1996
9)谷雅夫,竹内公矢,佐伯伊知郎ほか,多発早期胃がんの臨床病理学的特徴から見た治療法の選択 臨床外科医会誌 58: 284-290, 1997
10)古川浩一,何汝朝,阿部行宏,他 内視鏡下粘膜切除を施行した多発胃癌症例の検討 新潟市民病院誌 23: 13-17, 2002
11)徳重浩一 胃癌発育速度から見た内視鏡的胃切除後における経過観察期間の推測─外科的切除担癌胃の全割切除標本の検索に基づく 鹿児島大学医学雑誌 55: 44-50, 2003
12)江頭由太郎,新田敏勝,藤田基嗣,他 多発胃癌の臨床病理学的特徴─多発胃癌発生の危険因子の検討 胃と腸 46: 11-22, 2011
13)Shimada S, Yabuuchi Y, Kawara N, et al. Endoscopic causes and characteristics of missed gastric cancers after endoscopic submucosal dissection. Gastrointest Endosc 98: 732-743, e2, 2023
14)小林正明,成澤林太郎,佐藤祐一,竹内学,青柳豊:内視鏡治療後における異時多発胃癌の発生リスクは永続しない.日本消化器内視鏡学会雑誌,54: 1498-1505, 2012
15)Kazutoshi Fukase, et al. for the Japan Gast Study Group* :Effect of eradication of Helicobacter pylori on incidence of metachronous gastric carcinoma after endoscopic resection of early gastric cancer: an open-label, randomised controlled trial. Lancet, 372: 392-97, 2008
16)Asaka M, Kato M, Graham D.Y Prevention of gastric cancer by Helicobacter pylori Eradication Inter Med 49: 633-636, 2010
17)Maeda M, Nakajima T, Oda I, et al. High impact of methylation accumulation on metachronous gastric cancer. 5-year follw-up of a multicenter prospective cohort study. Gut 66: 1721-1723, 2017
18)牛島俊和,服部奈緒子,山田晴美 胃癌の発生にかかわる最新の知見 医学と薬学 78: 1139-1146, 2021
19)Ouchi K, Takahashi S, Okita A, et al. A modified MethyLight assay predicts the clinical outcomes of anti-epidermal growth factor receptor treatment in metastatic colorectal cancer. Cancer Sci.113: 1057-1068, 2022
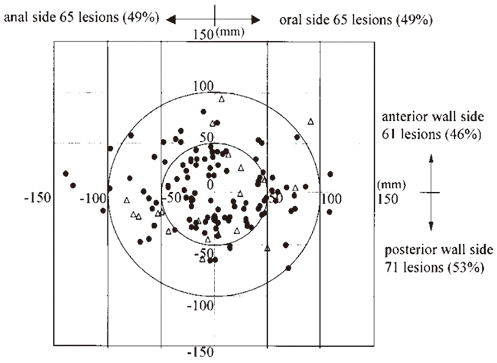
図1 主病変と副病変の位置関係(文献11より)
複数施設における多発粘膜内癌134例について主病変と副病変の位置関係につき主病変を中心に副病変の分布を示した。前壁後壁の分布はほぼ半数。口側、肛門側の分布もほぼ半数であり、副病変は均一に存在し局在性は認められなかった。背景粘膜との関連では胃底腺粘膜領域の境界であるF-境界線より口側の病変はすべて未分化癌であった。

表1 早期胃癌における多発癌のリスク予測基準案(prediction scoring system)(文献12より)
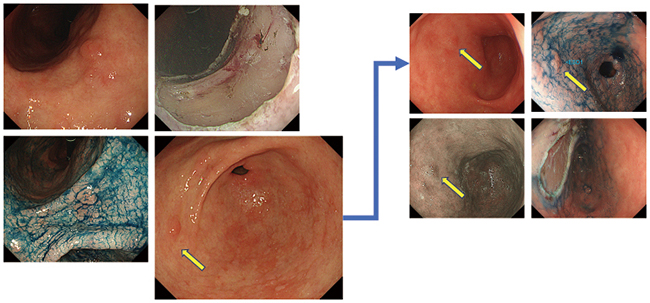
症例1(左 20XX年、右 20XX+1年)
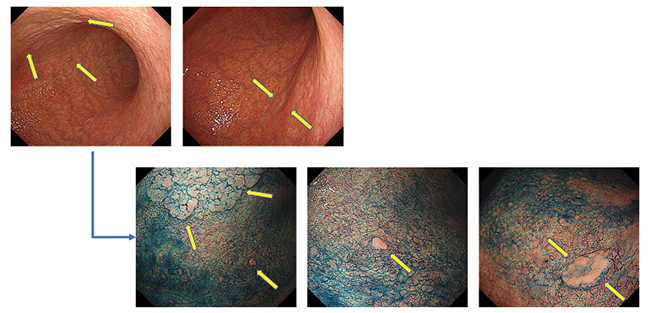
症例2
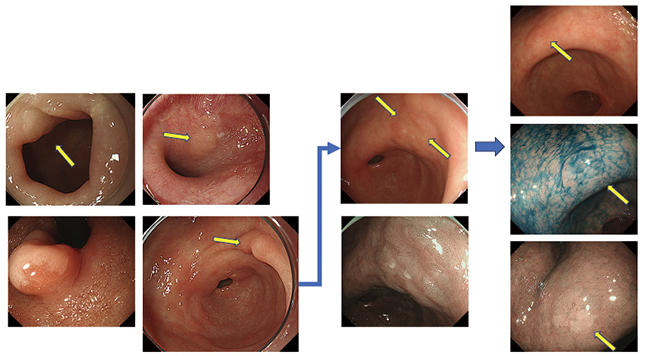
症例3(左 20YY年、中 20YY+2年、右 20YY+3年)
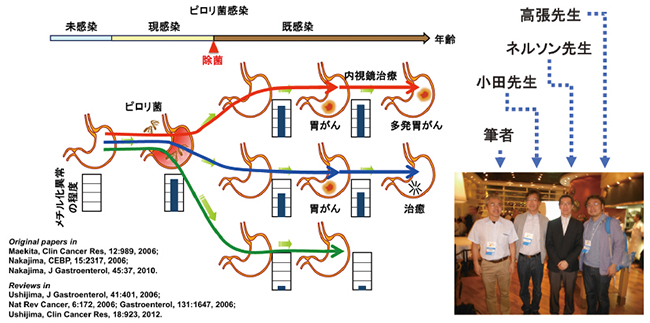
図2 ヒトでのピロリ菌感染と胃粘膜DNAメチル化レベルの変化
(令和7年9月号)